Вентрикуларна тахикардия екг признаци. Симптоми и лечение на камерна тахикардия
сайт - медицински портал за сърцето и кръвоносните съдове. Тук ще намерите информация за причините, клиничните прояви, диагностиката, традиционните и народни методи за лечение на сърдечни заболявания при възрастни и деца. А също и за това как да поддържаме сърцето здраво и кръвоносните съдове чисти до дълбока старост.
Не използвайте информацията, публикувана на сайта, без предварителна консултация с Вашия лекар!
Авторите на сайта са практикуващи медицински специалисти. Всяка статия е концентрат от тях личен опит и знания, усъвършенствани от години на обучение в университета, получени от колеги и в процеса на следдипломно обучение. Те не само споделят уникална информация в статиите, но и провеждат виртуална среща - те отговарят на въпросите, които задавате в коментарите, дават препоръки, помагат да се разберат резултатите от прегледите и срещите.
Всички теми, дори много трудни за разбиране теми, са представени на прост, разбираем език и са предназначени за читатели без медицинско обучение. За ваше улеснение всички теми са разделени на заглавия.
Аритмия
Според Световната здравна организация над 40% от хората над 50 години страдат от аритмии - нарушения на сърдечния ритъм. Не само те обаче. Това коварно заболяване се открива дори при деца и често през първата или втората година от живота. Защо е хитър? И фактът, че понякога прикрива патологията на други жизненоважни органи при сърдечни заболявания. Друга неприятна характеристика на аритмията е тайната на хода: докато болестта не отиде твърде далеч, не можете да се досетите за това ...
- как да открием аритмия на ранен етап;
- кои форми са най-опасни и защо;
- когато пациентът има достатъчно и в какви случаи е невъзможно да се направи без операция;
- как и колко хора живеят с аритмия;
- кои пристъпи на нарушение на ритъма изискват незабавно извикване на линейка и за които е достатъчно да вземете успокоително хапче.
А също и всичко относно симптомите, профилактиката, диагностиката и лечението на различни видове аритмии.
Атеросклероза
Фактът, че основната роля в развитието на атеросклерозата се играе от излишък на холестерол в храната, е написан във всички вестници, но защо тогава в семейства, където всички се хранят еднакво, често се разболява само един човек? Атеросклерозата е известна повече от век, но голяма част от нейната природа остава неразгадана. Това ли е причина за отчаяние? Разбира се, че не! Специалистите на сайта ви казват какъв успех е постигнал в борбата с това заболяване съвременна медицинакак да го предотвратим и как да го лекуваме ефективно.
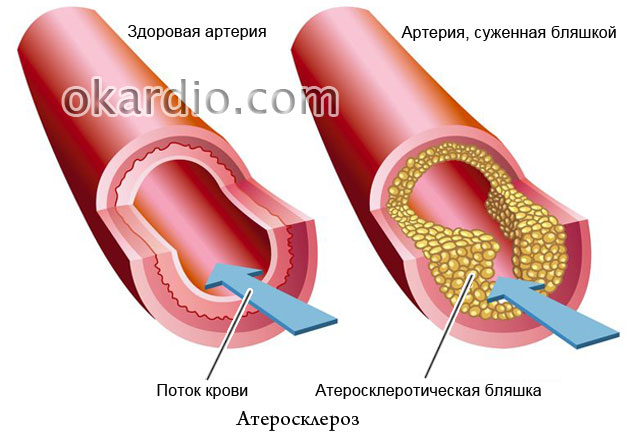
- защо маргаринът е по-вреден от маслото за хора със съдови лезии;
- и как е опасно;
- защо диетите без холестерол не помагат;
- от какво ще трябва да се откажат пациентите за цял живот;
- как да избегнем и поддържаме яснота на ума до дълбока старост.
Сърдечни заболявания
В допълнение към ангина пекторис, хипертония, миокарден инфаркт и вродени дефекти сърце, има много други сърдечни заболявания, за които мнозина никога не са чували. Знаете ли например, че - не само планета, но и диагноза? Или че туморът може да расте в сърдечния мускул? Заглавието със същото име разказва за тези и други сърдечни заболявания при възрастни и деца.
- и как да се осигури спешна помощ на пациент в това състояние;
- какво и какво да направя, за да не премине първото към второто;
- защо сърцето на алкохолиците се увеличава по размер;
- каква е опасността от пролапс на митралната клапа;
- по какви симптоми можете да подозирате сърдечно заболяване у себе си и детето си;
- кои сърдечни заболявания заплашват повече жените и кои мъже.

Съдова болест
Съдовете проникват в цялото човешко тяло, така че симптомите на тяхното поражение са много, много разнообразни. В началото много съдови заболявания не притесняват много пациента, но водят до страховити усложнения, инвалидност и дори смърт. Може ли човек без медицинско образование за идентифициране на патологията на кръвоносните съдове? Разбира се, да, ако ги познава клинични проявления, за които ще разкаже този раздел.
В допълнение, той съдържа информация:
- относно медицински препарати и народни средства за лечение на кръвоносни съдове;
- за кой лекар да се свържете, ако подозирате съдови проблеми;
- какви съдови патологии са смъртоносни;
- от които вените набъбват;
- как да поддържате вените и артериите си здрави за цял живот.
Разширени вени
Разширените вени (разширени вени) е заболяване, при което лумените на някои вени (крака, хранопровод, ректум и др.) Стават твърде широки, което води до нарушен кръвен поток в засегнатия орган или част от тялото. В напреднали случаи това заболяване се лекува с големи трудности, но на първия етап е напълно възможно да се ограничи. Как да го направите, прочетете в заглавието "Разширени вени".
 Щракнете върху снимката, за да я увеличите
Щракнете върху снимката, за да я увеличите Ще научите и от него:
- какви мехлеми съществуват за лечение на разширени вени и кой е по-ефективен;
- защо някои пациенти с разширени вени долните крайници лекарите забраняват бягането;
- и за кого заплашва;
- как да укрепим вените народни средства;
- как да се избегнат кръвни съсиреци в засегнатите вени.
Налягане
- толкова често срещано заболяване, което мнозина смятат за ... нормално състояние. Оттук и статистиката: само 9% от хората страдат високо наляганедръжте го под контрол. И 20% от пациентите с хипертония се смятат за здрави изобщо, тъй като тяхното заболяване протича безсимптомно. Но рискът от инфаркт или инсулт от това не е по-малък! въпреки че е по-малко опасен от високия, той също създава много проблеми и заплашва със сериозни усложнения.

Освен това ще научите:
- как да „измамим“ наследствеността, ако и двамата родители са страдали от хипертония;
- как да помогнете на себе си и на близките си с хипертонична криза;
- защо налягането се повишава в млада възраст;
- как да поддържате кръвното налягане под контрол без лекарства, като използвате билки и някои храни.
Диагностика
Заглавието, посветено на диагностиката на сърдечни и съдови заболявания, съдържа статии за видовете изследвания, на които се подлагат кардиологичните пациенти. А също и за индикациите и противопоказанията към тях, тълкуването на резултатите, ефективността и реда на процедурите.
Тук също ще намерите отговори на въпроси:
- на какви видове диагностични тестове трябва да се подложат дори здрави хора;
- защо се предписва ангиография на тези, които са претърпели миокарден инфаркт и инсулт;

Удар
Инсултът (остро нарушение на мозъчната циркулация) е последователно сред десетте най-много опасни заболявания... Хората над 55-годишна възраст, пациентите с хипертония, пушачите и страдащите от депресия са изложени на най-голям риск да я развият. Оказва се, че оптимизмът и добродушието намаляват риска от инсулти с почти 2 пъти! Но има и други фактори, които могат ефективно да помогнат за избягването му.
Заглавието, посветено на инсултите, разказва за причините, видовете, симптомите и лечението на това коварно заболяване. И също - за мерки за рехабилитация, които помагат за възстановяване на загубени функции на тези, които са го имали.

Освен това от тук ще научите:
- разликата в клиничните прояви на инсулти при мъже и жени;
- за това какво е състояние преди инсулт;
- за народни средства за лечение на последиците от инсулти;
- относно съвременни техники бързо възстановяване след инсулт.
Сърдечен удар
Миокардният инфаркт се счита за заболяване на по-възрастните мъже. Но най-голямата опасност все още представлява не за тях, а за хората в трудоспособна възраст и жените над 75 години. Именно в тези групи смъртността е най-висока. Никой обаче не бива да се отпуска: днес инфарктите обхващат дори младите, атлетични и здрави. По-точно, недоразгледан.
В заглавието „Инфаркт“ експертите разказват за всичко, което е важно да се знае на всеки, който иска да избегне това заболяване. И тези, които вече са претърпели миокарден инфаркт, ще намерят тук много полезни съвети за лечение и рехабилитация.

- за какви заболявания понякога се маскира инфаркт;
- как да се осигури спешна помощ остра болка в областта на сърцето;
- за разликите в клиниката и хода на миокардния инфаркт при мъже и жени;
- антиинфарктна диета и безопасен за сърцето начин на живот;
- защо пациент с инфаркт трябва да бъде доведен на лекар в рамките на 90 минути.
Нарушения на пулса
Когато говорим за пулсови нарушения, обикновено имаме предвид неговата честота. Лекарят обаче оценява не само сърдечната честота на пациента, но и други показатели на пулсовата вълна: ритъм, пълнене, напрежение, форма ... Римският хирург Гален веднъж описа цели 27 от неговите характеристики!

Промените в отделните параметри на пулса отразяват състоянието не само на сърцето и кръвоносните съдове, но и на други телесни системи, например ендокринната система. Искате ли да научите повече за това? Прочетете материалите от раздела.
Тук ще намерите отговори на въпроси:
- защо, ако се оплаквате от пулсово разстройство, може да бъдете насочени към преглед на щитовидната жлеза;
- дали забавянето на сърдечната честота (брадикардия) може да доведе до спиране на сърцето ви
- какво пише и как е опасно;
- как честотата на пулса и скоростта на изгаряне на мазнините са свързани със загубата на тегло.
Операции
Много заболявания на сърцето и кръвоносните съдове, които дори преди 20-30 години обричат \u200b\u200bхората на трайна инвалидност, сега се лекуват успешно. Обикновено хирургично. Съвременната кардиохирургия спасява дори онези, които доскоро не са имали никакъв шанс за живот. И повечето от операциите сега се правят чрез малки пробиви, а не чрез разрези, както преди. Това не само дава висок козметичен ефект, но и се понася много по-лесно. И също така намалява времето на следоперативна рехабилитация няколко пъти.
Под заглавието "Операции" ще намерите материали за хирургични методи лечение разширени вени вени, съдов байпас, поставяне на интраваскуларен стент, подмяна на сърдечна клапа и много други.
И също така научете:
- каква техника не оставя белези;
- как операциите на сърцето и кръвоносните съдове влияят върху качеството на живот на пациента;
- какви са разликите между операциите и корабите;
- за какви заболявания се извършва и колко дълго здравословен живот след него;
- какво е по-добре при сърдечни заболявания - да се лекува с хапчета и инжекции или да се оперира.

Почивка
„Почивката“ включва материали, които не отговарят на темите на други раздели на сайта. Тук можете да намерите информация за редки сърдечни заболявания, митове, заблуди и интересни фактиотносно здравето на сърцето, за неразбираемите симптоми на тяхното значение, за постиженията на съвременната кардиология и много други.
- за оказване на първа помощ на себе си и на другите при различни спешни условия;
- за детето;
- за остро кървене и методи за тяхното спиране;
- o и хранителни навици;
- за народните методи за укрепване и подобряване на сърдечно-съдовата система.

Наркотици
„Подготовка“ е може би най-важният раздел на сайта. В крайна сметка най-ценната информация за дадено заболяване е как да се лекува. Тук не даваме вълшебни рецепти за излекуване на сериозни заболявания с едно хапче, ние честно и искрено разказваме всичко за лекарствата такива, каквито са. Защо са добри и кои са лоши, кои са показани и противопоказани, как се различават от аналозите и как влияят на организма. Това не са призиви за самолечение, необходимо е, за да имате добро владеене на "оръжието", с което трябва да се борите с болестта.

Тук ще намерите:
- прегледи и сравнение на групи наркотици;
- информация за това какво можете да приемате без лекарско предписание и какво никога не трябва да приемате;
- списък с причини за избор на конкретно средство за защита;
- информация за евтини аналози на скъпи вносни лекарства;
- данни за страничните ефекти на сърдечните лекарства, за които производителите мълчат.
И има много, много по-важни, полезни и ценни неща, които ще ви направят по-здрави, по-силни и по-щастливи!
Нека сърцето и кръвоносните Ви съдове винаги са здрави!
Сред всички ритъмни нарушения вентрикуларната тахикардия е най-опасна, тъй като за кратко време може да доведе до спиране на сърцето. Следователно пациентите със сърдечно-съдови заболявания трябва да знаят какво е това, камерна тахикардия, как се проявява и как можете да помогнете на човек на доболничния етап.
Всички видове тахикардия се проявяват с учестен пулс, когато сърдечната честота е повече от 90 пъти в минута. В зависимост от локализацията на фокуса, причинил развитието на аритмии, се разграничават надкамерни (предсърдни), камерни (камерни) и възлови тахикардии. При такива атаки пулсът е 150 до 300 пъти в минута.
Най-неблагоприятната от всички видове пароксизмална тахикардия е вентрикуларната форма, поради което, ако се появи, медицинската помощ трябва да бъде предоставена незабавно.
Болестта се развива най-често на фона на сърдечно-съдовата патология и води до сериозни хемодинамични нарушения. Сърдечният мускул - миокардът също страда, следователно той е придружен предимно от тежък клинични признаци... В някои случаи дори лекото сърдечно заболяване може да се усложни от камерна тахикардия, опасно ли е? Несъмнено да, тъй като около 300 хиляди души умират от тази сърдечна патология за една година. Това е около половината от всички сърдечни смъртни случаи.
Видео: Професор Обрезан А.Г .: Проблемът с камерните сърдечни аритмии
Описание на камерна тахикардия
Сърдечният мускул в нормалното си състояние провежда електрически импулси редовно и подредено, с честота 60-90 пъти в минута. В този случай предсърдията първо се свиват, а след това импулсът навлиза в камерите през атриовентрикуларния възел, който също се свива няколко милисекунди по-късно. Този процес протича толкова бързо, че практически не се усеща от човек, а в медицината се определя като синусов ритъм.
При камерна тахикардия синусовият възел не е основният пейсмейкър, тъй като не е в състояние да контролира контрактилната способност на сърцето.
Камерна тахикардия (VT) е нарушение на нормалния (синусов) ритъм на сърцето, характеризиращо се с увеличаване на броя на вентрикуларните контракции. Това се случва поради нарушената структура на миокарда, в резултат на което електрически импулс не може нормално да се предава през влакната. Ако преминава нормално през предсърдията и през AV възела, тогава започва да прекъсва във вентрикулите и да циркулира през порочен кръг... Или в самите вентрикули се образуват ектопични огнища, които се превръщат в допълнителни и необикновени генератори на възбудителния сигнал. В резултат на тяхната дейност започва хаотично свиване на камерния миокард с луди темпове.
При VT хемодинамиката е нарушена. Това се дължи на влиянието на два фактора:
- с увеличаване на честотата на вентрикуларни контракции, отделянето на кръв в малкия и голям кръг кръвообращение, което се отразява негативно общо състояние болен.
- дискоординацията на сърцето намалява неговата функционалност, което също влияе на хемодинамиката.
Симптоми на камерна тахикардия
Клиничната картина директно зависи от сложността на хемодинамичните нарушения. Като правило, симптомите на заболяването, на фона на които се развива VT, се добавят към основните прояви на аритмия.
Признаци, характерни за всички пароксизмални тахикардии:
- внезапно начало на атака;
- увеличен брой сърдечни контракции (с вентрикуларна форма CVS обикновено е 150-180 пъти в минута);
- може да се усети силна пулсация съдове, разположени на шията.
Работата на вентрикулите е тясно свързана с централната циркулация, поради което при VT често се появяват симптоми на хемодинамични нарушения: слабост, световъртеж, сърдечна болка, артериално налягане... В особено трудни случаи се развива оток, появява се задух, става трудно да се диша, което показва остра сърдечна недостатъчност.
Болестта в 2% от случаите протича безсимптомно и с минимални органични увреждания на сърцето.
Причини за камерна тахикардия
VT е пряко свързан със сърдечната патология, но практическият опит показва, че рискът от патология се увеличава при пациенти със следните заболявания:
- води до развитие на VT в 90-95% от случаите. По принцип патологията е свързана с промени в инфаркта, които водят до тахикардия в 1-2% от случаите и се развиват в първите часове след органични увреждания. Забелязано е, че постинфарктната VT не трае дълго и изчезва сама. Също така, миокардитът, който значително променя структурата на сърдечния мускул, може да играе отрицателна роля при появата на VT.
- причинени от вродени и ревматични фактори. Увреждането на структурата на клапаните предотвратява правилното изхвърляне на кръвта от сърцето. Атаките са особено трудни на фона на продължително нелекувани стенози и клапна недостатъчност, които са причинили декомпенсация на лявата камера.
- Лекарствените ефекти могат да повлияят отрицателно върху дейността на сърцето. В 20% от случаите сърдечните гликозиди причиняват камерна тахикардия. VT може да бъде усложнение при лечение с лекарства като изодрин, хинидин, адреналин. психотропни лекарства, някои анестетици.

В етиопатогенезата на заболяването се отбелязват провокиращи фактори, които допринасят за развитието на VT. Това могат да бъдат чести стрес и психо-емоционален стрес, повишена физическа активност, сърдечни операции и хормонален дисбаланс в организма, който възниква при феохромоцитом.
Видове камерна тахикардия
Поради различни фактори, VT може да възникне в няколко форми: нестабилна и стабилна. Също така има видове камерна тахикардия, които са потенциално опасни поради високия риск от развитие на камерно мъждене.
В малко количество, около 2%, се развива вентрикуларна тахикардия при младите хора. В същото време в здравето им няма особени нарушения. В такива случаи се говори за идиопатична VT.
Устойчива и нестабилна камерна тахикардия
Нестабилна VT характеризиращ се с нестабилен поток. На ЕКГ пароксизмите се записват на интервали от половин минута. Техният брой е повече от три за определен период. Настъпват хемодинамични нарушения, но прогнозата за смъртта е незначителна. Нестабилната камерна тахикардия е често усложнение вентрикуларни преждевременни удари, следователно, когато те се комбинират, диагнозата се поставя като „с течения на камерна тахикардия“.

Устойчив VT прогностично вече не е благоприятно. Полученият пароксизъм продължава най-малко 30 секунди, определен от ЕКГ. Камерните комплекси в този случай са силно променени. Поради повишения риск от внезапна сърдечна смърт, свързана с напреднало мъждене, този вид тахикардия се счита за животозастрашаваща.
Класификация на камерна тахикардия
Според това разделение се определят видовете VT, които са потенциално опасни поради възможно развитие мъждене.
- Мономорфна VT, която често е резултат от органично увреждане на сърцето.

- Полиморфните, или многоформните, VT са вентрикуларни комплекси с различна амплитуда и посока, които се образуват в резултат на действието на две или повече ектопични огнища. Те се срещат предимно без структурни промени в сърцето, въпреки че в някои случаи се определят органични промени. Разграничаване между двупосочна, вретеновидна полиморфна VT и политопна, или мултифокална.

Понякога има тахикардия от типа "пируета", когато QRS комплексите прогресивно се променят и повтарят на фона на удължен QT интервал.

Усложнения на камерна тахикардия
Най-опасното усложнение е аритмията с пълно спиране на работата на сърцето. Това произтича от развитието.

Ако пароксизмите се появяват периодично за дълго време, могат да се образуват кръвни съсиреци, които след това преминават в големи съдове. Следователно пациентите с VT имат повишен риск от тромбоемболия в артериите на мозъка, белите дробове, стомашно-чревния тракт и крайниците.
Без лечение прогнозата на органично променената VT е лоша. С навременното назначаване на терапия и възстановяването на нормалната сърдечна функция, тя се променя в положителна посока.
Добра прогноза се взема предвид при определяне на VT при деца под една година. В някои случаи тахикардия, която се появява в кърмаческа възраст, държи при деца от месец или два до 10 години.
Диагностика на камерна тахикардия
При първата поява на остър и ускорен сърдечен ритъм трябва да се консултирате с лекар, тъй като само с помощта на ЕКГ ще бъде възможно да се установи точна диагноза. В някои случаи пациентите носят болестта на краката си, тогава е по-препоръчително да се използва ежедневно ЕКГ мониториране. При липса на резултат от този метод на изследване се предписва стрес тест, по време на който в повечето случаи се открива сърдечна патология.
Типични признаци на камерна тахикардия на ЕКГ:
- QRS комплексите се разширяват и могат да се деформират, променят амплитудата и посоките.
- Пулс от 100 удара в минута.
- Електрическата ос на сърцето (EOS) се отклонява вляво.
Като допълнителни диагностични методи се използват:
- Електрофизиологично проучване, което открива различни видове и форми на тахикардия. Добре подходящ за точна диагностика на промените, случващи се в сноповете на His.
- Ехокардиография - изследва различни области сърце, помага да се определи местоположението на патологичния фокус и неговото разпространение в миокарда.
- Коронарография - в по-голямата си част се предписва за изясняване на диагнозата с исхемична болест сърца.
Лабораторните тестове (общи, биохимия) са важни, които помагат за идентифициране на съпътстваща патология, както и за определяне на електролитния състав, нивото на захарта, холестерола в кръвта.
Лечение на камерна тахикардия
Днес няма методи, които да дадат 100% подобрение клинична картина... Обикновено лечението с VT започва с лекарства. На първо място, лидокаин или новокаинамид. Лекарствата могат драстично да намалят налягането, което трябва да се вземе предвид, когато се прилага на пациенти, склонни към хипотония. Ако има противопоказания за горните лекарства, се използва соталол.
В някои случаи е показано използването на антиаритмични лекарства:
- атаките се случват често или се понасят зле от пациента;
- поради VT атаки кръвообращението е силно засегнато;
- прогнозата на заболяването се определя като дисфункционална или аритмията е злокачествена.
Неефективността на лекарствената терапия е индикация за кардиоверсия. Началната доза се определя в размер на 1 W на kg.
Лечение на камерна тахикардия злокачествен ход и резистентна към лекарства терапия се провежда с амиодарон. Ако няма ефект, към предложената монотерапия се добавя пропанолол. Комбинация от две лекарства е успешна в 80% от случаите. Лекарствата се предписват както за възрастни, така и за деца, включително новородени, които имат животозастрашаваща VT.
Хирургичното лечение се състои в подобряване на качеството на живот на пациента с персистиращи форми на VT, развили се на фона на коронарна артериална болест. Могат да се появят и други органични смущения. По време на хирургическа интервенция се имплантира сърдечно устройство за предотвратяване на сърдечен арест. Тази операция е скъпа и поради това рядко се практикува. Има няколко техники за изпълнението му:
- имплантира се дефибрилатор;
- някои пътища, които провеждат електрически импулс и се считат за патологични, се пресичат;
- инсталиран е електрически пейсмейкър.
Аварийно VT
Трябва да се осигури преди времето, когато лекар или медицински екип се обърнат към пациента. Нападение може да се случи на всяко място и при всякакви обстоятелства, затова е препоръчително всеки съзнателен гражданин да знае онези мерки за първа помощ, които ще помогнат за спасяването на живота на пациента:
- Ако човек хване сърцето му, започне да залита, наведе се рязко напред или падне, той трябва, ако е възможно, да бъде седнал или положен на равна повърхност.
- Ако човекът е в съзнание, трябва да го помолите да свие и отпусне мускулите на корема, ръцете и краката.
- Помолете пациента да издиша рязко.
- Масажирайте зоната сънни артерии на врата от едната страна, а другата от своя страна.
- Ако е възможно, нанесете нещо студено на челото и слепоочията си, можете да намокрите кърпа или кърпичка.
Най-важното при оказване на първа помощ е да се извика линейка, тъй като само медицински персонал с необходимите лекарства и оборудване ще може да спре атаката на камерна тахикардия.
Вторична профилактика на камерна тахикардия
Когато гърчовете се появят за първи път, е необходимо възможно най-скоро да се диагностицира и лекува заболяването, причинило VT. След това терапията се избира индивидуално, което е по същество вторична профилактика камерна тахикардия.
С развитието на чести пароксизми, които са трудни за спиране и оказват значително влияние върху качеството на живот на пациента, лекарят може да даде препоръка за имплантиране на дефибрилатор.
За да се предотврати рецидив на VT, е полезно да се придържате към общи препоръки за коригиране на обичайния начин на живот:
- Редовно следете нивото на кръвното налягане, кръвната глюкоза, телесното тегло.
- Хранете се правилно, включително здравословни за сърцето храни.
- Лошите навици трябва да бъдат изключени непременно.
- Участвайте във физическа терапия и изпълнявайте приемливи физически дейности.
Видео: Нови възможности за лечение на камерна тахикардия
Тахикардията е състояние, което може да представлява потенциална заплаха за живота на пациента.
Това важи особено за формата на тази патология, която се нарича камерна пароксизмална тахикардия (VPT), \u200b\u200bтъй като тя не само значително уврежда функцията на кръвообращението, но може да доведе и до най-тъжните последици за пациента.
Основната разлика между GST и други форми на тахикардия е, че фокусът на честите електрически импулси, които причиняват смущения в сърцето, генерирани във вентрикулите или междукамерната преграда.
Вентрикулите започват да се свиват много по-често от предсърдията и тяхната активност става разединена (несъгласувана). Резултатът може да бъде тежки хемодинамични нарушения, рязък спад на кръвното налягане, сърдечна недостатъчност.
Според статистиката при пациенти от мъжки пол тази патология се регистрира два пъти по-често, отколкото при жените.
Според клинична класификация, пароксизмалната камерна тахикардия може да бъде постоянна или нестабилна... Разликата между тях е, че нестабилните форми на патология практически не засягат хемодинамиката, но значително увеличават риска от внезапна смърт.
Причини и рискови фактори
Най-често развитието на GI е свързано с тежко увреждане на миокарда и само в 2% от случаите пациентите са диагностицирани с тахикардия с неизвестна етиология (идиопатична). Основните причини за патология включват:
- (85% от случаите) и;
- Постинфарктни усложнения ();
- лява камера;
- , разработен в резултат на автоимунни и инфекциозни заболявания;
- Кардиомиопатии (хипертрофични, разширени, рестриктивни);
- Пролапс на митралната клапа;
- Аритмогенна камерна дисплазия;
- Някои системни заболявания (амилоидоза, саркоидоза);
- Тиреотоксикоза;
- Синдром на Романо-Уорд и синдром на камерно преждевременно възбуждане;
- Хипо- и хиперкалциемия;
- Отложена сърдечна операция или наличие на катетър в кухините му;
- Вродени сърдечни заболявания;
- Токсичните ефекти на някои лекарства (по-специално сърдечни гликозиди) в случай на предозиране или отравяне.
Рисковите фактори за GI включват всички горепосочени заболявания и състояния, както и злоупотребата с алкохол и никотин, инфекции, които могат да причинят увреждане на сърцето, прекомерно физическо натоварване (обикновено при професионални спортисти) и чести стрес. С възрастта възможността за развитие на патология се увеличава значително.
Освен това, GI понякога се наблюдава при бременни жени поради активирането на метаболитните процеси в организма и натиска на разширяващата се матка върху сърдечната област. В този случай тахикардията изчезва след раждането и не води до никакви последици за здравето.
Симптоми и признаци на ЕКГ
Обикновено пристъпът на пароксизмална камерна тахикардия има подчертано начало и край и обикновено трае от няколко секунди до няколко часа (понякога няколко дни). Започва със силен тласък в областта на сърцето, след което пациентът има следните симптоми:
- Повишен сърдечен ритъм, който се усеща дори без усещане на пулса;
- Намаляване на кръвното налягане;
- Бледост кожата;
- Парене, болка или дискомфорт в областта на гърдите;
- Замайване, замаяност;
- Усещане за свитост в областта на сърцето;
- Интензивен страх от смъртта;
- Слабост и припадък.

При някои пациенти GI протича безсимптомно и се диагностицира случайно, по време на рутинен медицински преглед.
На ЕКГ патологията се характеризира със следните признаци:
- Липса на комуникация на Р вълните с камерните комплекси (в някои случаи зъбите са напълно скрити в променените стомашни комплекси), което означава дисоциация в дейността на вентрикулите и предсърдията;
- Деформация и разширяване комплекси QRS;
- Появата на QRS комплекси с нормална ширина сред деформирани вентрикуларни комплекси, които приличат по форма.

Диагностика и спешна помощ при пристъп
Диагностиката на инфекцията на стомашния тракт включва следните изследвания:
- Приемане на анамнеза... Извършва се анализ на общото благосъстояние на пациента, условията, при които се появяват атаки на тахикардия, идентифициране на рискови фактори (съпътстващи заболявания, генетични фактори, наличие на патология при близки роднини).
- Обща проверка... Проведено и, изследване на кожата, прослушване на пулса.
- Изследвания на кръв и урина. Общи анализи ви позволяват да идентифицирате съпътстващи нарушения (препоръчваме да проучите) и кръв - кръвни електролити и др.
- ... Основното изследване, чрез което диференциална диагноза ЖПТ.
- Холтер мониторинг... сърдечна честота, която ви позволява да определите броя на епизодите на тахикардия на ден, както и условията, при които те се появяват.
- ... Позволява ви да оцените състоянието на сърдечните структури, да установите нарушения на проводимостта и контрактилната функция на клапаните.
- Електрофизиологични изследвания... Извършва се за идентифициране на точния механизъм на развитие на стомашно-чревния тракт с помощта на специални електроди и оборудване, които записват биологични импулси от повърхността на сърцето.
- Тестове за натоварване... Използва се за диагностициране на коронарна артериална болест, която е най-много често срещана причина патология, както и наблюдение как се променя камерната тахикардия в зависимост от нарастващото натоварване.
- Радионуклидни изследвания... Това дава възможност да се идентифицира зоната на увреждане на сърдечния мускул, която може да бъде причина за стомашната язва.
- с вентрикулография... Изследване на съдовете и кухината на сърцето за стесняване на артериите на сърцето и вентрикуларна аневризма.
Диференциална диагноза на пароксизмална камерна тахикардия се извършва с суправентикуларна тахикардия, придружена от аберативно електропроводимо импулсно провеждане и разширени QRS комплекси, блок на снопчета, тахизависими интравентрикуларни блокове.
Спешна терапия за пароксизмална камерна тахикардия трябва да бъде осигурена на пациента в медицинско заведение.
Като лекарства за облекчаване на припадъците се използват лидокаин, етмозин, етазизин, мекситил, новокаинамид, аймалин, дизопирамид. Техники за стимулиране на вагус не се препоръчваткакто и лекарства верапамил, пропранолол и сърдечни гликозиди.
Лечение и рехабилитация
Лечението на GI се извършва индивидуално, в зависимост от състоянието на пациента и причината за патологията.
Използва се главно като терапевтични мерки електроимпулсно лечение(възстановяване на сърдечния ритъм с помощта на импулси на електрически ток), ако е невъзможно да се използва - подходящи лекарства, а в най-трудните случаи - операция.
Консервативната (медикаментозна) терапия за инфекция на стомашно-чревния тракт включва използването на следните средства:

- Антиаритмични лекарства които възстановяват и поддържат сърдечната честота;
- Бета-адренергични блокери - намаляване на сърдечната честота и понижаване на кръвното налягане;
- Блокери на калциевите канали- възстановяват нормалния ритъм на сърдечните контракции, разширяват кръвоносните съдове, понижават кръвното налягане;
- Омега 3 мастни киселини- намаляват нивата на холестерола в кръвта, предотвратяват образуването на кръвни съсиреци и имат противовъзпалителни ефекти.
Хирургичното лечение се извършва при наличие на следните показания:
- История на камерно мъждене;
- Сериозни промени в хемодинамиката при пациенти с постинфарктна GI;
- Устойчива екстрасистолична алоритмия;
- Чести, повтарящи се пристъпи на тахикардия при пациенти с миокарден инфаркт;
- Нарушения, патологии и заболявания, които са устойчиви на лекарствена терапия, както и невъзможността да се използват други методи на лечение.
Като техники хирургично лечение приложен имплантиране на електрически дефибрилатори и пейсмейкъри, както и унищожаването на източника на аритмия с помощта на радиочестотен импулс.
По време на рехабилитационния период на пациентите, претърпели пристъп на инфекция на стомашно-чревния тракт, се препоръчва да се придържат към диета, да изключват физически и психо-емоционален стрес, да посещават редовно чистия въздух и да спазват всички предписания на лекаря.
Това видео подчертава нови възможности за изследване и лечение на това състояние:
Прогноза и възможни усложнения
На брой възможни усложнения ЖПТ включва:
- Хемодинамични нарушения (застойна циркулаторна недостатъчност и др.);
- Фибрилация и предсърдно мъждене;
- Развитието на сърдечна недостатъчност.

Прогнозата за пациента зависи от честотата и интензивността на атаките, причината за патологията и други фактори, но за разлика от суправентрикуларната пароксизмална тахикардия, камерна форма обикновено се счита за неблагоприятна диагноза.
По този начин при пациенти с персистираща стомашно-чревна система, която се появява през първите два месеца след инфаркт на миокарда, продължителността на живота не надвишава 9 месеца.
Ако патологията не е свързана, средната стойност е 4 години ( медикаментозна терапия може да увеличи продължителността на живота до 8 години).
Мерки за превенция
За да се избегнат атаки на тахикардия в бъдеще, е необходимо, ако е възможно, да се изключат фактори, които могат да доведат до появата им (например стресови ситуации), редовно посещавайте лекуващия лекар, приемайте предписани лекарства и в трудни случаи се подлагайте на планирана хоспитализация за допълнителни изследвания и определяне на по-нататъшни тактики на лечение.
Развитието на ГИ може да бъде предотвратено чрез следните мерки:
- Профилактика и навременно лечение на заболявания, които могат да причинят патология;
- Отхвърляне на лоши навици;
- Редовни упражнения и разходки на открито;
- Балансирана диета (ограничаване на консумацията на мазни, пържени, пушени и солени храни);
- Контрол на телесното тегло, както и нивата на кръвната захар и холестерола;
- Редовни (поне веднъж годишно) профилактични прегледи при кардиолог и ЕКГ.
Пароксизмалната стомашна тахикардия е опасно нарушение на сърдечния ритъм, което може да доведе до смърт на пациента.
Следователно при първото подозрение за атака трябва спешно да потърсите медицинска помощ, както и да се подложи на пълен преглед за установяване на причините за патологията и назначаването на адекватно лечение.
Нарушенията на сърдечния ритъм често се предизвикват от стрес, физическа дейност и други външни фактори... Тези форми на отказ са практически безвредни и лесно отстраними. Камерна тахикардия възниква поради развитието на органично увреждане на сърцето. Проявява се главно чрез пароксизми (атаки) на бърз ритъм, които провокират сериозни нарушения в кръвоносната система. Ако не предприемете никакви мерки, тогава има вероятност да развиете тежки усложнения, често водещи до смърт. Задачата на пациента е да посети кардиолог и да се подложи на необходимите прегледи, така че той да изготви режим на лечение въз основа на техните резултати. С развитие остра атака камерна пароксизмална тахикардия, пациентът трябва да извика линейка за спешна доболнична помощ.
Неуспехите в камерното (камерно) пространство, които се характеризират с тахикардия (повишен сърдечен ритъм), се развиват доста често под въздействието на други патологични процеси. Те получиха код ICD-10 ( международна класификация болести) 147.2. Описанието разказва за характеристиките на този тип отказ, неговото лечение и диагностични методи.
Простата физиологична тахикардия се проявява с увеличаване на сърдечната честота до 80 и повече удара в минута. Атаката му възниква главно поради физическо претоварване, стрес и прием на стимуланти (кафе, енергийни напитки). Тялото умишлено провокира такава реакция, за да възстанови вътрешния баланс. Състоянието се нормализира след 15-20 минути почивка. Сигналът се изпраща от естествения пейсмейкър (синусов възел), разположен в дясното предсърдие.
Острата атака на камерна тахикардия е следствие от влиянието на сърдечните патологии и други фактори, които причиняват увреждане на миокарда и проводимата система. Фокусът на ектопичния (заместващ) сигнал се появява във вентрикуларното пространство. Той действа върху вентрикулите, поради което те се свиват независимо, независимо от импулса от синусовия възел.
Механизъм за развитие
Патогенезата на камерната аритмия, т.е. нейният механизъм на произход, е свързана с блокада на проводящата система между горната и долната част на сърцето. Такова патологично отклонение се проявява главно поради ефектите от органични увреждания. Вентрикулите и предсърдията започват да се свиват независимо един от друг, причинявайки аритмии. Тялото задейства този компенсаторен механизъм за самосъхранение.
Ектопичният сигнал ускорява вентрикулите от границата на автоматизма от 40 удара в минута до 130 и в тежки случаи (трептене на вентрикулите) до 220 или повече. Човешкото състояние се влошава в зависимост от степента на блокада и броя на огнищата на заместващи импулси.
Източникът на контракциите, провокиращ аритмия, се локализира главно в лявата камера. Местоположението е свързано с характеристиките на сърдечната циркулация.
Причини за камерна тахикардия
Увеличението на вентрикуларните контракции възниква главно поради развитието на сърдечни патологии. Списък с тях можете да видите по-долу:
- Миокардният инфаркт се счита за най-значимата причина за камерна тахикардия. При 2/3 от пациентите аритмия се е появила непосредствено след нея.
- Исхемията на сърцето, резултат от липса на кръвоснабдяване, провокира смущения в проводимостта.
- Възпалителните заболявания (миокардит, перикардит, ендокардит) увреждат миокарда, което води до нарушена проводимост и развива ектопичен фокус.
- Кардиомиопатията (хипертрофична и разширена) е на второ място след инфаркт. Характеризира се с развитието на миокардна дистрофия и кардиосклероза, което води до нарушена камерна проводимост.
- Вродените малформации на сърдечния мускул провокират различни неуспехи в работата му.
- При аритмогенна дисплазия мускулната тъкан постепенно се замества от съединителна тъкан. Те не провеждат импулс, което причинява неизправности.
- В сърдечния мускул често се проявява аневризма (изпъкване на артериалната стена, нейната дисекция), поради което страда главно лявата камера и възникват различни видове аритмии.

Има и други фактори, които влияят върху развитието на провал:
- Сърдечни операции, които оставят непроводящи белези.
- Нарушения в хормоналния баланс и нервна системапровокиращи различни видове аритмии.
- Намаляването на нивото на калий и магнезий засяга метаболитните процеси в сърдечния мускул.
- Неправилно подбраната доза антиаритмични лекарства допринася за появата на техните странични ефекти.
- Интоксикацията (алкохолна, наркотична) провокира различни неуспехи в работата на сърцето.
- Наследствените патологии, като синдром на Brugada, увеличават вероятността от развитие на камерна тахикардия.
При липса на заболявания и фактори, водещи до развитие на аритмии, резултатът от това е идиопатичен, тоест произтичащ от необясними причини. Лечението му зависи от тежестта на тахикардия и наличието на съпътстващи патологии.
Възможни усложнения
Ако не отидете навреме в клиниката, за да получите медицинска помощ, аритмията може да причини следните усложнения:
- остра сърдечна недостатъчност;
- предсърдно мъждене (камерно мъждене);
- нарушения на дихателната система;
- сърдечна недостатъчност.
Симптоми
Когато възникне пристъп на камерна тахикардия, симптомите обикновено са както следва:
- сърцебиене;
- болка в областта на сърцето;
- загуба на съзнание;
- виене на свят
Ако аритмията не е постоянна, тогава нейните симптоми могат да бъдат леки или изобщо да липсват. В по-напреднали случаи на фона на пристъп кръвното налягане намалява и се появява следната клинична картина:

- диспнея;
- намалена зрителна острота;
- загуба на съзнание;
- сърцебиене;
- обща слабост.
Влошаването на симптомите е свързано с неуспехи в кръвоснабдяването. На техния фон често се развиват сърдечна недостатъчност и церебрална хипоксия.
Видове откази
Камерната тахикардия се класифицира по време на началото, както следва:
- Пароксизмалната форма се проявява рязко. По време на развитието на атака честотата на контракциите надвишава 130 удара в минута. Пациентът ще се нуждае от спешна помощ.
- Непарксизмалната форма се характеризира с проява на групови екстрасистоли, тоест извънредни контракции. Аритмията не се проявява пароксизмално, така че не е необходимо да се предприемат незабавни действия. Също така не се препоръчва отлагане на лечението, за да не се развие в пароксизмален тип неуспех.
По своята форма камерната аритмия се разделя на следните видове:
- Мономорфният тип отказ се характеризира с 1 фокус на ектопичния импулс. Проявява се главно поради сърдечни заболявания.
- Полиморфното разнообразие се характеризира с 2 или повече заместващи източника на сигнал. Проявява се главно поради наследствени патологии или ефектите от лекарствената терапия.
Според своя ход аритмията се класифицира, както следва:
- Стабилната форма има няколко огнища на ектопичен сигнал и има отрицателен ефект върху кръвообращението. Атаката й продължава над 30 секунди, а пулсът достига 200 удара в минута.
- Нестабилната форма не засяга особено хемодинамиката (движението на кръвта). Атаката й продължава не повече от 30 секунди.
- Хроничната форма може да остане незабелязана до няколко месеца, докато се появят очевидни симптоми на нарушена циркулация. Характеризира се с кратки пристъпи на камерна тахикардия.
Диагностика
Камерната тахикардия се определя на ЕКГ (електрокардиография). Индикаторите обикновено показват широко изменени QRS комплекси с честота на контракциите до 150 удара в минута. Наблюдава се и атриовентрикуларна дисоциация. Това е неизправност в проводимата система, при която предсърдията и вентрикулите имат различни източници на импулси, така че те се свиват отделно. Ритъмът остава предимно правилен.
По типа на QRS комплексите, вентрикуларната форма на тахикардия се разделя на следните видове:
- мономорфен (комплексът не се променя);
- полиморфни (настъпва трайна деформация на комплексите).
 Полиморфната форма от типа "пируета" (двупосочна венечна форма) се отличава особено с удължения QT интервал. Това се случва най-често при наличие на вродени дефекти, сърдечна исхемия, намаляване на нивата на магнезий и по време на употребата на Amiadorona (Cordarona) и Procainomide като лечение за аритмия.
Полиморфната форма от типа "пируета" (двупосочна венечна форма) се отличава особено с удължения QT интервал. Това се случва най-често при наличие на вродени дефекти, сърдечна исхемия, намаляване на нивата на магнезий и по време на употребата на Amiadorona (Cordarona) и Procainomide като лечение за аритмия.
Трудности възникват само с разликата между камерна тахикардия и нейната надкамерна (предсърдна) форма. Клиничните прояви, присъщи на неуспехи, могат да помогнат. Предсърдната аритмия се характеризира със симптоми на вегетативна дисфункция ( прекомерно изпотяване, полиурия и други). Камерната форма не се проявява с подобни признаци.
В допълнение към ЕКГ, за точна диагноза може да са необходими и други методи на изследване:
- Ултразвук ( ултразвукова процедура) на сърцето се използва за изследване на структурата на органа и неговата съкратителна способност.
- Компютърната томография и ядрено-магнитен резонанс се предписват за подробно изследване на тъканите и търсене на причината за развитието на аритмия.
- Ежедневното наблюдение на ЕКГ е предназначено да изследва работата на сърцето през деня, за да се разбере кога се появяват аритмии и при какви обстоятелства.
- Коронарната ангриография се използва, за да се види състоянието на съдовете.
- Вентрикулографията се използва за изследване на вентрикулите чрез инжектиране на контрастно вещество във вената.

- Велоергометрията се използва за оценка на работата на сърдечния мускул по време на тренировка.
За цялостен преглед също ще бъде необходимо даряване на кръв, за да се изключи възпалителни процеси... Също толкова важно е да го похарчите биохимичен анализ за идентифициране на причинния фактор, като се фокусира върху нивото на холестерол, глюкоза, калий, магнезий и други показатели.
Традиционни лечения
Невъзможно е напълно да се елиминира вентрикуларната форма на тахикардия, но е възможно да се намали броят на пристъпите и да се подобри състоянието на пациента. Антиаритмичните лекарства и препоръки за корекция на начина на живот ще помогнат да се справите с проблема. При тежки случаи ще се наложи операция и токов удар, за да се възстанови нормалният сърдечен ритъм.
Лечението на камерна тахикардия трябва да помогне за постигането на следните цели:
- Елиминирайте основния патологичен процес, който провокира смущения в сърдечния ритъм.
- Навреме спрете възникващите пароксизми на камерна тахикардия и възстановете обичайния ритъм.
- Предотвратете появата на припадъци.
Използването на лекарства
Същността на медикаментозното лечение на камерна тахикардия е използването на лекарства с антиаритмичен ефект. Основно се използват следните групи лекарства:
- Бета-блокерите (Betacard, Lokren, Aritel) намаляват честотата на контракциите и кръвното налягане, намалявайки ефекта на адреналина върху сърдечния мускул.
- Калциевите антагонисти ("Altiazem", "Amlodipine", "Cordipin") не му позволяват да попадне в кардиомиоцитите (сърдечни клетки), което намалява тежестта на аритмията и стабилизира кръвното налягане.
Предписват се и други антиаритмични лекарства, фокусирайки се върху основния патологичен процес. Допълнете лечението със седативни лекарства и витаминни комплекси. Когато се развие камерно мъждене, единственият начин да се спаси човек е да се направи дефибрилация (терапия с електрически пулс), за да се рестартира сърцето. В противен случай човекът ще умре. Процедурата може да се извърши от екип на линейка или лекари в болнична обстановка.
Неотложна помощ
- Пароксизмът на камерна тахикардия, не усложнен от нарушения на кръвообращението, бързо се спира от "Лидокаин". Ако лекарството не е имало желания ефект, тогава можете да въведете в малки дози "Прокаинамид", докато се възстанови обичайният ритъм на сърцето.
- Камерната аритмия от типа "Pirouette" се елиминира чрез въвеждането на "Magnesia sulfate". Ако ефектът е слаб, тогава можете да инжектирате още 1 доза от лекарството. Подходящ е и като допълнение към лечението с инжекции на "Лидокаин" и "Прокаинамид".

- Пристъпът на камерна аритмия, усложнен от нарушения на кръвообращението, изисква дефибрилация. След възстановяване на синусовия ритъм, лечението продължава с въвеждането на "Лидокаин"
След получаване на помощ човекът е хоспитализиран, за да продължи терапията в болнична обстановка. При постоянен мониторинг лекарите ще могат своевременно да спрат атаките и да намалят честотата им.
Оперативна намеса
В тежки случаи, когато медикаментозно лечение не помага и аритмията застрашава живота на пациента, препоръчително е да се извърши операция. Целта му е да премахне ектопичния фокус на сигналите или да инсталира изкуствен пейсмейкър. Вижте характеристики на подобни типове хирургическа интервенция По-долу:
- Радиочестотната аблация се използва за премахване на източника на фалшиви сигнали. За да извършите операцията, ще трябва да поставите катетър във феморалната вена и да го доставите до сърдечния мускул. Процедурата се извършва само ако е изяснена точната локализация на ектопичния фокус на импулсите.
- Монтирането на пейсмейкър или дефибрилатор под гръдния мускул с електроди, вкарани през ключичната вена в сърцето, може да помогне за управление на камерна тахикардия. Устройството ще коригира ритъма, предотвратявайки развитието на пароксизми. Батериите ще издържат 10 години, а след това ще трябва да се сменят в специален център.
Предпазни мерки
Като мерки за предотвратяване на развитието на камерна тахикардия и намаляване на честотата на нейните атаки се препоръчва да се спазват следните правила:
- своевременно лечение на заболявания, които провокират появата на аритмии;
- откажете се от алкохолните напитки и пушенето;
- избягвайте стресови ситуации;

- контролно тегло;
- намаляване на физическия и психически стрес;
- правилно формулирайте диета;
- приемайте витаминни комплекси, полезни за сърцето;
- спазвайте всички препоръки на лекаря и се преглеждайте веднъж годишно;
- спете поне 7-8 часа на ден;
- уверете се, че нивото на захар и холестерол остава нормално;
- занимавайте се с физическа терапия с умерено темпо.
Алтернативна медицина
У дома е позволено да се комбинира основният режим на лечение с алтернативна медицина, например с народни средства. Готвя ефективно лекарство за да наситите тялото с полезни вещества и да подобрите сърдечната дейност, можете да следвате рецептите по-долу:

Прогноза
Без навременна помощ прогнозата обикновено е лоша. Пациентът ще умре от камерно мъждене или сърдечен арест. В противен случай се развиват тежки усложнения, които значително намаляват качеството на живот, но в крайна сметка също водят до смърт.
При спазване на всички препоръки на лекаря ситуацията се променя драстично. Пациентът може да живее дълги години с промени в начина на живот и лекарства. Инсталирането на изкуствен пейсмейкър или каутеризиране на извънматочен източник на сигнал са изключително ефективни процедури, които могат значително да подобрят състоянието на човек.
Камерна тахикардия е опасни видове аритмии, което често води до развитие на фатални усложнения. Характеризира се с определени симптоми и показания за ЕКГ, което значително опростява диагнозата. Лечението се състои от комбинация традиционни методи с народни средства и корекция на начина на живот.
На клетъчно ниво камерната тахикардия се причинява от механизъм за повторно навлизане или нарушен автоматизъм. Белезите на миокарда на всеки процес увеличават вероятността от електрически реципрочни цикли. Тези цикли обикновено включват област, където нормалното електрическо разпространение се забавя от белези. Вентрикуларните белези от предшестващ миокарден инфаркт (ИМ) са най-честата причина за персистираща мономорфна VT.
VT в структурно нормално сърце обикновено е резултат от механизми като задействаща активност и повишен автоматизъм. Torsade de pointes, наблюдаван при, най-вероятно е комбинация от задействаща активност и механизъм за активиране на рециклирането.
По време на камерна тахикардия сърдечният дебит се намалява поради намаляване на камерното пълнене от бърз сърдечен ритъм и липса на време или координирано предсърдно свиване. Исхемията и митралната регургитация също могат да допринесат за намаляване на камерната абсорбция и хемодинамичната непоносимост.
Хемодинамичният колапс е по-вероятен, когато има дисфункция на лявата камера или сърдечната честота е много честа. Намаляване сърдечен дебит може да доведе до намаляване на миокардната перфузия, влошаване на инотропното действие и дегенерация до камерно мъждене, което води до внезапна смърт.
При пациенти с мономорфна VT рискът от смъртност корелира със степента на структурно сърдечно заболяване. Основните структурни сърдечни заболявания като исхемична кардиомиопатия, хипертрофична кардиомиопатия, болест на Chagas и дисплазия на дясната камера са свързани с дегенерацията на мономорфна или полиморфна VT преди. Дори и без такава дегенерация, VT може също да доведе до застойна сърдечна недостатъчност.
Ако VT се понася хемодинамично, персистиращата тахиаритмия може да доведе до разширена кардиомиопатия. Той може да се развие от няколко седмици до няколко години и може да доведе до успешно потискане на VT. Подобен курс се наблюдава понякога при пациенти с чести преждевременни вентрикуларни контракции или вентрикуларни бигемини, въпреки липсата на трайни високи нива.
Причини (етиология)
Причини за поява на камерна тахикардия:
Ишемична болест на сърцето (най-честата причина за VT)
Структурно сърдечно заболяване с анормални проводими модели (напр. Неисхемична кардиомиопатия, аритмогенна дяснокамерна кардиомиопатия или кардиомиопатия, хипертрофична кардиомиопатия)
Вродени структурни сърдечни нарушения (напр. Тетралогия на Fallot) и свързани хирургични белези
Придобити каналопатии, най-често от лекарства, които удължават QT интервала (например, антиаритмии от клас IA и клас III, фенотиазини, метадон и много други); лекарства, които забавят проводимостта на миокарда (напр. флекаинид, пропафенон, халотан), също могат да насърчат VT
Електролитни дисбаланси (напр. Хипокалиемия, хипокалциемия, хипомагнезиемия)
Симпатомиметични лекарства, включително интравенозни (IV) инотропи и наркотични лекарства като метамфетамин или кокаин
Отравяне с дигиталис, което може да доведе до бивентрикуларна тахикардия
Системни заболявания, които причиняват инфилтративна кардиомиопатия или белези (напр. Саркоидоза, амилоидоза, системен лупус еритематозус, хемохроматоза, ревматоиден артрит)
Хипокалиемията е важен фактор за аритмии. Хиперкалиемията може също да предразположи към VT и камерно мъждене, особено при пациенти със структурно сърдечно заболяване. Други фактори включват хипомагнезиемия, сънна апнея и предсърдно мъждене, което може да увеличи риска от камерна тахикардия при пациенти със съществуваща структурна болест на сърцето.
Удължаването на QT интервала може да доведе до камерна тахикардия, може да бъде придобито или наследствено. Придобито удължаване на QT интервала е наблюдавано при употребата на някои фармакологични лекарства. Тези лекарства включват антиаритмици от клас IA и клас III, азитромицин и много други. Вроден синдром на дълъг QT е група генетични нарушения, свързани с аномалии на сърдечно-йонните канали (най-често калиевите канали, отговорни за камерната реполяризация).
Както при придобития, така и при наследствения дългосрочен QT синдром, реполяризацията предразполага към рециклиращ ритъм с постоянно променящ се модел. Други наследствени аномалии на йонните канали могат да доведат до идиопатично камерно мъждене и фамилна полиморфна VT при липса на удължаване на QT интервала.
Въпреки че следните синдроми са описани в повечето части на света, популациите в определени региони са изложени на локално повишен риск от генетично медиирани сърдечни заболявания. Примерите включват регион Венето в Италия и гръцкият остров Наксос (дисплазия на дясната камера), както и североизточен Тайланд. Рискът от VT в популациите зависи главно от рисковите фактори за атеросклероза, а не от етническите различия сами по себе си.
Сред пациентите на възраст под 35 години най-честите причини за внезапна сърдечна смърт и вероятно VT са:
Хипертрофична кардиомиопатия
Дяснокамерна кардиомиопатия
Миокардит
Синдром на дълъг QT
Вродени аномалии на коронарните артерии
Наследствен синдром на дълъг QT
Продължителният QT синдром се характеризира с удължен QT интервал, аномалии на Т-вълната и полиморфна VT. Хората с този синдром са склонни към епизоди на полиморфна камерна тахикардия. Тези епизоди могат да се самоограничават, да водят до припадък или да прогресират до фибрилация и по този начин да причинят внезапна сърдечна смърт.
Дълги QT синдроми са идентифицирани от епонимини (синдром на Романо-Уорд, синдром на Yervell и Lange-Nielsen, синдром на Andersen-Tawil и синдром на Тимоти). Формата, понякога наричана синдром на Романо-Уорд, е най-често срещаният тип. Настоящата практика обаче се отдалечава от използването на епоними и посочва тези синдроми като номерирани типове (например LQT1-LGT12) въз основа на идентифицираните основни мутации.
Известно е, че мутации в гени KCNQ1, KCNH2, SCN5A, KCNE1 и KCNE2са причини за VT... Заедно тези пет гена са отговорни за почти 100% от случаите на наследствен QT синдром.
Катехоламинергична полиморфна камерна тахикардия
Катехоламинергичният полиморфен VT се характеризира със стрес-индуциран физически упражнения или дори силен емоционални състояния... Може да бъде причинено и от катехоламин. Пациентите могат да получат синкоп или внезапна сърдечна смърт, ако дисритмията се разгради до камерно мъждене. Физикалният преглед или електрокардиографията (ЕКГ) по време на почивка вероятно ще покаже нормални показания.
Катехоламинергичната полиморфна VT може да бъде причинена от мутации в гени CASQ2 или RYR2 ... Допълнителен локус е картографиран на хромозома 7р22-р14. Това заболяване споделя клинични характеристики с двупосочна VT, понякога наблюдавана при токсичност на дигиталис.
Разширена кардиомиопатия
Диализираната кардиомиопатия е много хетерогенно разстройство, което може да предразположи към камерни тахиаритмии. Неговите генетични причини са безброй и включват мутации в гени, кодиращи протеини, които изграждат сърдечните саркомери, включително актин, миозин и тропонин. Трябва да се отбележи, че гени като PSEN1 и PSEN2 , които са отговорни за ранното начало на болестта на Алцхаймер, също се свързва с дилатативна кардиомиопатия.
Повечето фамилни случаи на разширени кардиомиопатии се наследяват по автозомно доминиращ начин. Х-свързано наследяване на напреднала кардиомиопатия е описано при пациенти с мутации в гена DMD (Мускулна дистрофия на Дюшен) и геном ТАЗ (Синдром на Барт). Автозомно-рецесивното наследяване е описано в генна мутация TNNI3 , който кодира тропонин I.
Хипертрофична кардиомиопатия
Обикновено се наследява по автозомно доминиращ начин с непълна пенетрантност. Мутации в четири гена, които кодират саркомерни протеини - TNNT2, MYBPC3 , MYH7 и TNNI3 - представляват приблизително 90% от случаите. Повечето хора със симптоматична хипертрофична кардиомиопатия ще ги изпитат в покой. По-рядко човек с това разстройство ще изпита начален епизод на VT или мъждене със значителни усилия.
Аритмогенна дяснокамерна дисплазия
ADPR (известен също като дяснокамерна кардиомиопатия) се характеризира със заместване на свободната стена на дясната камера с фиброзна тъкан и развитие на хипертрофия на дясната камера. Това разстройство често води до персистираща форма на камерна тахикардия, която може да се превърне в камерно мъждене.
Генетиката на ADPR е изключително хетерогенна. Повече от 10 гена (например, TGFB3, RYR2, DSP, PKP2, DSG2 , DSC2, TMEM43 , ЮП) и седем допълнителни локуса (напр. 14q12-q22, 2q32.1-32.3, 10p14-p12, 10q22) са замесени в патогенезата на това разстройство, което се наследява по автозомно доминиращ начин с непълна проникване. Смята се, че тези гени са отговорни за приблизително 40-50% от общия брой случаи на ADPR.
Синдром на Brugada
Синдромът на Brugada се характеризира със специфичен ЕКГ модел на десния свързващ блок и елевация на ST сегмента в ранните предсърдни отвеждания, най-често V1-V3, без структурни аномалии на сърцето. Той причинява идиопатична VT и носи висок риск от внезапна сърдечна смърт.
Различни гени могат да бъдат отговорни за синдрома на Brugada. Известно е, че поне девет гена водят до синдром на Brugada ( SCN5A, GPD1L, CACNA1C, CACNB2, SCN1B, KCNE3, SCN3B , HCN4, и KCND3), но SCN5A представлява около 20% от случаите, като други известни "малки" гени съдържат още 15% от случаите. С indrome, Brugada се наследява по автозомно доминиращ начин.
Фамилна камерна тахикардия
Семейният VT има пароксизмален характер по липса на кардиомиопатия или друго идентифицируемо електрофизиологично разстройство. Фамилната VT е рядка; Фамилните проучвания на пароксизмална VT често разкриват нарушения като синдром на Brugada, синдром на дълъг QT или катехоламинергичен полиморфен VT. Въпреки това, в поне един случай тези нарушения са изключени и е установено, че пациентът е имал соматична мутация в гена GNAI2.
Диагностика
Електрокардиографията (ЕКГ) е критерий за диагностициране на камерна тахикардия. Ако клиничната ситуация позволява, преди лечението трябва да се направи ЕКГ с 12 отведения. Въпреки това, при пациент, който е хемодинамично нестабилен или в безсъзнание, VT се диагностицира само въз основа на физически преглед и ЕКГ ритмична лента. Като общо правило лабораторните тестове трябва да се отлагат, докато електрическата кардиоверсия не възстанови синусовия ритъм и пациентът се стабилизира.
Оценката на нивата на серумния електролит включва следните тестове:
Калций (нивата на йонизиран калций са за предпочитане пред общия серумен калций)
Хипокалиемия, хипомагнезиемия и хипокалциемия могат да предразположат пациентите към мономорфна VT или torsade de pointes.
Лабораторните тестове могат да включват и следното:
Нивото на терапевтичните лекарства (като дигоксин)
Токсикологични екрани (потенциално полезни в случаи, включващи развлекателна или терапевтична употреба на наркотици като кокаин или метадон)
Нива на тропонин или други сърдечни маркери (за оценка на миокардна исхемия или МИ)
Електрофизиологични изследвания
Диагностичното електрофизиологично проучване изисква поставянето на електродни катетри във вентрикула, последвано от програмирано крачене на вентрикулите с използване на прогресивни протоколи за пейсър. Процедурите са особено подходящи за пациенти, които са изложени на висок риск от внезапна смърт в резултат на значително основно структурно сърдечно заболяване.
Лечение
Нестабилните пациенти с мономорфна камерна тахикардия трябва незабавно да бъдат насочени за синхронна DC кардиоверсия. Нестабилната полиморфна VT се лекува с незабавна дефибрилация.
Лекарства
При стабилни пациенти с мономорфна VT и нормална функция на лявата камера, възстановяването на синусовия ритъм обикновено се постига с интравенозно (IV) прокаинамид, амиодарон, соталол или лидокаин
IV лидокаин е ефективен за потискане на миокарден инфаркт, но може да има общ и маргинален странични ефекти и следователно увеличават общия риск от смъртност
За torsade de pointes магнезиевият сулфат може да бъде ефективен, ако в началото е налице продължителен QT интервал
За дългосрочно лечение на повечето пациенти с левокамерна дисфункция, настоящата клинична практика благоприятства антиаритмични лекарства клас III (напр. амиодарон, соталол)
Повечето пациенти със синдроми на генетична внезапна смърт с необясним синкоп
Аблация
Радиочестотната аблация с ендокарден или епикарден катетър може да се използва за лечение на VT при пациенти, които имат:
Дисфункция на лявата камера от предишен ИМ
Кардиомиопатия
Механизъм за повторно влизане
Различни форми на идиопатична VT
Прогноза
Прогнозата при пациенти с камерна тахикардия варира в зависимост от конкретния сърдечен процес, но най-добре се прогнозира от функцията на лявата камера. Пациентите с камерна тахикардия могат да страдат от сърдечна недостатъчност и свързана с нея заболеваемост в резултат на хемодинамичен компромис. При пациенти с исхемична кардиомиопатия и трайно VT смъртността от внезапна смърт се доближава до 30% след 2 години. Пациентите с идиопатична VT имат много добра прогноза, като основният риск е травмата поради синкоп.
Статистиката показва, че VT или камерно мъждененастъпила преди коронарна ангиография и реваскуларизация в условията на миокарден инфаркт на ST-сегмента има силна връзка с повишена смъртност в продължение на 3 години.
Подходящото лечение може значително да подобри прогнозата при отделни пациенти. Терапията с бета-блокери може да намали риска от внезапна сърдечна смърт поради VT, а имплантируемите кардиовертерни дефибрилатори могат да спрат злокачествените аритмии.
Прогнозата не винаги корелира с функцията на лявата камера. Пациентите със синдром на дълъг QT, дисплазия на дясната камера или хипертрофична кардиомиопатия могат да бъдат изложени на повишен риск от внезапна смърт въпреки относително добре запазената функция на лявата камера.
