Ventrikulārās tahikardijas EKG pazīmes. Ventrikulārās tahikardijas simptomi un ārstēšana
vietne - medicīnas portāls par sirdi un asinsvadiem. Šeit jūs atradīsit informāciju par pieaugušo un bērnu sirds slimību ārstēšanas cēloņiem, klīniskajām izpausmēm, diagnostiku, tradicionālajām un tautas metodēm. Un arī par to, kā saglabāt sirds veselīgu un asinsvadus tīrus līdz pašām vecumdienām.
Nelietojiet vietnē ievietoto informāciju, iepriekš nekonsultējoties ar ārstu!
Vietnes autori ir praktizējoši medicīnas speciālisti. Katrs raksts ir to koncentrāts personīgā pieredze un zināšanas, kas izkoptas pēc studiju gadiem universitātē, saņemtas no kolēģiem un pēcdiploma apmācības procesā. Viņi ne tikai dalās ar unikālu informāciju rakstos, bet arī veic virtuālu pieņemšanu - viņi atbild uz jautājumiem, kurus jūs uzdodat komentāros, sniedz ieteikumus, palīdz saprast pārbaužu un tikšanās rezultātus.
Visas tēmas, pat ļoti grūti saprotamas tēmas, tiek pasniegtas vienkāršā, saprotamā valodā un ir paredzētas lasītājiem bez medicīniskās apmācības. Jūsu ērtībai visas tēmas ir sadalītas sadaļās.
Aritmija
Saskaņā ar Pasaules Veselības organizācijas datiem vairāk nekā 40% cilvēku, kas vecāki par 50 gadiem, cieš no aritmijām - sirds ritma traucējumiem. Tomēr ne tikai viņi. Šī mānīgā kaite tiek atklāta pat bērniem un bieži pirmajā vai otrajā dzīves gadā. Kāpēc viņš ir viltīgs? Un fakts, kas dažreiz slēpj citu svarīgu orgānu patoloģiju zem sirds slimībām. Vēl viena nepatīkama aritmijas iezīme ir kursa noslēpums: kamēr slimība nenonāk pārāk tālu, par to nevar uzminēt ...
- kā agrīnā stadijā atklāt aritmiju;
- kādas formas ir visbīstamākās un kāpēc;
- kad pacientam ir pietiekami daudz un kādos gadījumos to nav iespējams iztikt bez operācijas;
- kā un cik cilvēku dzīvo ar aritmiju;
- kuriem ritma traucējumu uzbrukumiem ir nepieciešama tūlītēja ātrās palīdzības izsaukšana, un kuriem pietiek ar iedzeršanu nomierinošas tabletes.
Un arī viss par dažāda veida aritmiju simptomiem, profilaksi, diagnostiku un ārstēšanu.
Ateroskleroze
Fakts, ka galveno lomu aterosklerozes attīstībā spēlē holesterīna pārpalikums pārtikā, ir rakstīts visos laikrakstos, bet kāpēc tad ģimenēs, kurās visi ēd vienādi, bieži slimo tikai viens cilvēks? Ateroskleroze ir pazīstama jau vairāk nekā gadsimtu, taču liela daļa tās rakstura joprojām nav atrisināta. Vai tas ir iemesls izmisumam? Protams, nē! Vietnes speciālisti stāsta, kādus panākumus tā guvusi cīņā pret šo slimību mūsdienu medicīnakā to novērst un kā efektīvi to ārstēt.
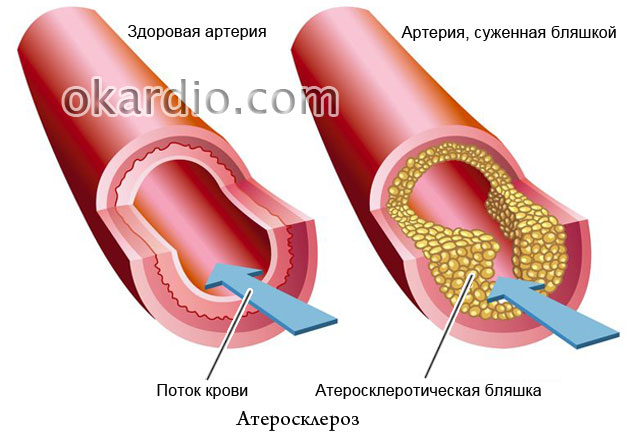
- kāpēc margarīns ir kaitīgāks par sviestu cilvēkiem ar asinsvadu bojājumiem;
- un kā tas ir bīstami;
- kāpēc diētas bez holesterīna nepalīdz;
- no kā pacientiem būs jāatsakās uz mūžu;
- kā izvairīties un saglabāt prāta skaidrību līdz nobriedušām vecumdienām.
Sirds slimības
Papildus stenokardijai hipertensija, miokarda infarkts un iedzimti defekti sirds, ir daudzas citas sirds kaites, par kurām daudzi nekad nav dzirdējuši. Vai jūs zināt, piemēram, to - ne tikai planētu, bet arī diagnozi? Vai ka sirds muskuļos var izaugt audzējs? Tā paša nosaukuma virsraksts stāsta par šīm un citām sirds slimībām pieaugušajiem un bērniem.
- un kā sniegt neatliekamo palīdzību pacientam šajā stāvoklī;
- ko un ko darīt, lai pirmais nepāriet pie otrā;
- kāpēc alkoholiķu sirds palielinās;
- kādas ir mitrālā vārstuļa prolapss;
- pēc kādiem simptomiem var aizdomas par sirds slimībām sev un savam bērnam;
- kuras kardioloģiskās kaites vairāk apdraud sievietes, un kuri vīrieši.

Asinsvadu slimības
Kuģi caurstrāvo visu cilvēka ķermeni, tāpēc viņu sakāves simptomi ir ļoti, ļoti dažādi. Sākumā daudzas asinsvadu kaites pacientam daudz netraucē, taču tās izraisa smagas komplikācijas, invaliditāti un pat nāvi. Vai cilvēks var bez medicīniskā izglītība lai identificētu asinsvadu patoloģiju? Protams, jā, ja viņš viņus zina klīniskās izpausmes, par kuru pastāstīs šī sadaļa.
Turklāt tajā ir informācija:
- par medicīniski preparāti un tautas līdzekļi asinsvadu ārstēšanai;
- par kuru ārstu sazināties, ja jums ir aizdomas par asinsvadu problēmām;
- kādas asinsvadu patoloģijas ir nāvējošas;
- no kuras vēnas ir pietūkušas;
- kā saglabāt vēnu un artēriju veselību visu mūžu.
Varikozas vēnas
Varikozas vēnas (varikozas vēnas) ir slimība, kurā dažu vēnu (kājas, barības vads, taisnās zarnas utt.) Lūmeni kļūst pārāk plaši, kā rezultātā tiek traucēta asins plūsma skartajā orgānā vai ķermeņa daļā. Izvērstos gadījumos šī kaite tiek izārstēta ar lielām grūtībām, taču pirmajā posmā to ir pilnīgi iespējams ierobežot. Kā to izdarīt, lasiet sadaļā "Varikozas vēnas".
 Lai palielinātu, noklikšķiniet uz fotoattēla
Lai palielinātu, noklikšķiniet uz fotoattēla Jūs arī mācīsities no tā:
- kādas ziedes pastāv varikozu vēnu ārstēšanai un kura ir efektīvāka;
- kāpēc daži pacienti ar varikozām vēnām apakšējās ekstremitātes ārsti aizliedz skriet;
- un kam tas draud;
- kā stiprināt vēnas tautas līdzekļi;
- kā izvairīties no asins recekļiem skartajās vēnās.
Spiediens
- tik izplatīta kaite, ka daudzi to uzskata par ... normālu stāvokli. Tādējādi statistika: tikai 9% cilvēku cieš augstspiedienaturiet to kontrolē. Un 20% hipertensijas pacientu vispār sevi uzskata par veseliem, jo \u200b\u200bviņu slimība ir asimptomātiska. Bet sirdslēkmes vai insulta risks no tā nav mazāks! lai gan tas ir mazāk bīstams nekā augsts, tas arī rada daudz problēmu un draud ar nopietnām komplikācijām.

Turklāt jūs uzzināsiet:
- kā "pievilt" iedzimtību, ja abi vecāki cieta no hipertensijas;
- kā palīdzēt sev un tuviniekiem ar hipertensīvu krīzi;
- kāpēc spiediens paaugstinās jaunībā;
- kā kontrolēt asinsspiedienu bez medikamentiem, izmantojot ārstniecības augus un dažus pārtikas produktus.
Diagnostika
Sirds un asinsvadu slimību diagnostikai veltītajā sadaļā ir raksti par to izmeklējumu veidiem, kurus veic kardioloģiski pacienti. Un arī par indikācijām un kontrindikācijām tām, rezultātu interpretāciju, procedūru efektivitāti un kārtību.
Šeit atradīsit arī atbildes uz jautājumiem:
- kāda veida diagnostikas testi jāveic pat veseliem cilvēkiem;
- kāpēc angiogrāfija tiek noteikta tiem, kas cietuši miokarda infarktu un insultu;

Insults
Insults (akūts smadzeņu aprites pārkāpums) pastāvīgi ir starp desmit visvairāk bīstamas slimības... Cilvēkiem, kas vecāki par 55 gadiem, pacientiem ar hipertensiju, smēķētājiem un tiem, kas cieš no depresijas, ir vislielākais risks saslimt ar to. Izrādās, ka optimisms un labsirdība gandrīz 2 reizes samazina insulta risku! Bet ir arī citi faktori, kas var efektīvi palīdzēt no tā izvairīties.
Insultam veltītā virsraksts stāsta par šīs mānīgās slimības cēloņiem, veidiem, simptomiem un ārstēšanu. Un arī - par rehabilitācijas pasākumiem, kas palīdz atjaunot zaudētās funkcijas tiem, kam tā bijusi.

Turklāt no šejienes jūs uzzināsiet:
- insultu klīnisko izpausmju atšķirība vīriešiem un sievietēm;
- par to, kāds ir pirmsinsulta stāvoklis;
- par tautas līdzekļiem insultu seku ārstēšanai;
- par mūsdienu paņēmieni ātra atveseļošanās pēc insulta.
Sirdstrieka
Miokarda infarkts tiek uzskatīts par vecāku vīriešu slimību. Bet vislielākās briesmas tas joprojām rada nevis viņiem, bet cilvēkiem darbspējas vecumā un sievietēm, kas vecākas par 75 gadiem. Tieši šajās grupās mirstības rādītāji ir visaugstākie. Tomēr nevienam nevajadzētu atslābināties: šodien sirdslēkmes pārņem pat jaunus, sportiskus un veselīgus. Precīzāk, nepietiekami pārbaudīts.
Rubrikā "Sirdslēkme" eksperti stāsta par visu, kas ir svarīgi zināt ikvienam, kurš vēlas izvairīties no šīs kaites. Un tie, kas jau ir cietuši miokarda infarktu, šeit atradīs daudz noderīgi padomi ārstēšanai un rehabilitācijai.

- par kādām slimībām dažreiz tiek maskēts sirdslēkme;
- kā sniegt neatliekamo palīdzību akūtas sāpes sirds rajonā;
- par atšķirībām vīriešu un sieviešu miokarda infarkta klīnikā un norisē;
- antiinfarkta diēta un sirdij drošs dzīvesveids;
- par to, kāpēc pacients ar sirdslēkmi jānogādā pie ārsta 90 minūšu laikā.
Pulsa traucējumi
Runājot par pulsa traucējumiem, mēs parasti domājam tā biežumu. Tomēr ārsts novērtē ne tikai pacienta sirdsdarbības ātrumu, bet arī citus pulsa viļņa rādītājus: ritmu, piepildījumu, spriedzi, formu ... Romas ķirurgs Galens savulaik aprakstīja pat 27 viņa raksturīgās pazīmes!

Atsevišķu pulsa parametru izmaiņas atspoguļo ne tikai sirds un asinsvadu, bet arī citu ķermeņa sistēmu, piemēram, endokrīnās sistēmas, stāvokli. Vai vēlaties uzzināt vairāk par to? Izlasiet sadaļas materiālus.
Šeit jūs atradīsit atbildes uz jautājumiem:
- kāpēc, ja jūs sūdzaties par pulsa traucējumiem, jūs var nosūtīt uz vairogdziedzera pārbaudi;
- vai sirdsdarbības palēnināšanās (bradikardija) var izraisīt sirdsdarbības apstāšanos
- ko tā saka un kā tā ir bīstama;
- kā pulsa ātrums un tauku sadedzināšanas ātrums ir saistīts ar svara zudumu.
Operācijas
Daudzas sirds un asinsvadu slimības, kas pat pirms 20-30 gadiem cilvēkiem bija lemtas ar pastāvīgu invaliditāti, tagad tiek veiksmīgi izārstētas. Parasti ķirurģiski. Mūsdienu sirds ķirurģija ietaupa pat tos, kuri vēl nesen neatstāja nekādas iespējas dzīvot. Lielākā daļa operāciju tagad tiek veiktas ar sīkām punkcijām, nevis iegriezumiem, kā iepriekš. Tas dod ne tikai augstu kosmētisko efektu, bet arī daudz vieglāk panesams. Un arī vairākas reizes samazina pēcoperācijas rehabilitācijas laiku.
Zem virsraksta "Darbības" jūs atradīsit materiālus par ķirurģiskas metodes ārstēšanu varikozas vēnas vēnas, asinsvadu apvedceļš, intravaskulāra stenta ievietošana, sirds vārstuļu nomaiņa un daudz kas cits.
Un arī uzziniet:
- kāda tehnika neatstāj rētas;
- kā sirds un asinsvadu operācijas ietekmē pacienta dzīves kvalitāti;
- kādas ir atšķirības starp operācijām un kuģiem;
- par kādām slimībām to veic un cik ilgi veselīga dzīve pēc viņa;
- kas ir labāk sirds slimībām - ārstēties ar tabletēm un injekcijām vai veikt operāciju.

Atpūta
"Atpūta" ietver materiālus, kas neatbilst citu vietnes sadaļu tēmām. Šeit jūs varat atrast informāciju par retām sirds slimībām, mītiem, nepareiziem uzskatiem un interesanti faktikas attiecas uz sirds veselību, par nesaprotamiem to nozīmes simptomiem, par mūsdienu kardioloģijas sasniegumiem un daudz ko citu.
- par pirmās palīdzības sniegšanu sev un citiem dažādos ārkārtas apstākļos;
- par bērnu;
- par akūtu asiņošanu un to apturēšanas metodēm;
- o un ēšanas paradumi;
- par tautas metodēm sirds un asinsvadu sistēmas stiprināšanai un uzlabošanai.

Narkotikas
"Sagatavošanās", iespējams, ir vissvarīgākā vietnes sadaļa. Galu galā visvērtīgākā informācija par slimību ir tas, kā to ārstēt. Mēs šeit nedodam burvju receptes nopietnu slimību izārstēšanai ar vienu tableti, mēs godīgi un patiesi visu izstāstām par narkotikām, kādas tās ir. Kāpēc tie ir labi un kas ir slikti, kuri tiek parādīti un kontrindicēti, kā tie atšķiras no analogiem un kā tie ietekmē ķermeni. Tie nav aicinājumi uz pašapstrādi, tas ir nepieciešams, lai jūs labi pārvaldītu “ieroci”, ar kuru jums jācīnās ar šo slimību.

Šeit jūs atradīsit:
- narkotiku grupu pārskati un salīdzinājums;
- informācija par to, ko var lietot bez ārsta receptes un ko nevajadzētu lietot nekādā gadījumā;
- konkrēta līdzekļa izvēles iemeslu saraksts;
- informācija par dārgu ievesto narkotiku lētiem analogiem;
- dati par sirds zāļu blakusparādībām, par kurām ražotāji klusē.
Un ir daudz, daudz vairāk svarīgu, noderīgu un vērtīgu lietu, kas padarīs jūs veselīgāku, stiprāku un laimīgāku!
Lai jūsu sirds un asinsvadi vienmēr būtu veseli!
Starp visiem ritma traucējumiem ventrikulārā tahikardija ir visbīstamākā, jo tā īsā laikā var izraisīt sirdsdarbības apstāšanos. Tāpēc pacientiem ar sirds un asinsvadu slimībām jāzina, kas tas ir, sirds kambaru tahikardija, kā tas izpaužas un kā jūs varat palīdzēt personai pirmsslimnīcas stadijā.
Visu veidu tahikardija izpaužas ar ātru sirdsdarbību, kad sirdsdarbības ātrums ir vairāk nekā 90 reizes minūtē. Atkarībā no fokusa lokalizācijas, kas izraisīja aritmiju attīstību, izšķir supraventrikulārās (priekškambaru), kambara (kambara) un mezglu tahikardijas. Šādos uzbrukumos sirdsdarbības ātrums ir 150 līdz 300 reizes minūtē.
Visnelabvēlīgākais no visiem paroksizmālās tahikardijas veidiem ir sirds kambaru forma, tādēļ, ja tā notiek, medicīniskā palīdzība jāsniedz nekavējoties.
Slimība attīstās visbiežāk uz sirds un asinsvadu patoloģiju fona un izraisa nopietnus hemodinamikas traucējumus. Sirds muskuļi - cieš arī miokardis, tāpēc to galvenokārt pavada smags klīniskās pazīmes... Dažos gadījumos pat nelielu sirds slimību var sarežģīt sirds kambaru tahikardija, vai tā ir bīstama? Neapšaubāmi, jā, jo vienā gadā no šīs sirds patoloģijas mirst aptuveni 300 tūkstoši cilvēku. Tas ir apmēram puse no visiem sirds nāves gadījumiem.
Video: profesors Obrezans A.G .: Ventrikulāru sirds aritmiju problēma
Ventrikulārās tahikardijas apraksts
Sirds muskulis normālā stāvoklī regulāri un kārtīgi vada elektriskos impulsus ar frekvenci 60-90 reizes minūtē. Šajā gadījumā priekškambari vispirms saraujas, un pēc tam impulss caur atrioventrikulāro mezglu nonāk kambaros, kas arī saraujas dažas milisekundes vēlāk. Šis process notiek tik ātri, ka cilvēks to praktiski nejūt, un medicīnā tas tiek definēts kā sinusa ritms.
Ventrikulārās tahikardijas gadījumā sinusa mezgls nav galvenais elektrokardiostimulators, jo tas nespēj kontrolēt sirds saraušanās spējas.
Ventrikulārā tahikardija (VT) ir normāla (sinusa) sirds ritma pārkāpums, kam raksturīgs kambaru kontrakciju skaita pieaugums. Tas notiek miokarda traucētās struktūras dēļ, kā rezultātā elektrisko impulsu parasti nevar pārraidīt caur šķiedrām. Ja tas normāli iziet caur ātrijiem un caur AV mezglu, tad tas sāk traucēt kambaros un cirkulēt caur apburtais loks... Vai arī pašos sirds kambaros veidojas ārpusdzemdes perēkļi, kas kļūst par papildu un ārkārtējiem ierosmes signāla ģeneratoriem. Viņu darbības rezultātā trakā tempā sākas kambaru miokarda haotiska kontrakcija.
Izmantojot VT, tiek traucēta hemodinamika. Tas ir saistīts ar divu faktoru ietekmi:
- palielinoties kambaru kontrakciju biežumam, asiņu izdalīšanās mazajā un liels aplis asinsriti, kas negatīvi ietekmē vispārējais stāvoklis slims.
- sirds diskoordinācija samazina tās funkcionalitāti, kas ietekmē arī hemodinamiku.
Ventrikulārās tahikardijas simptomi
Klīniskā aina ir tieši atkarīga no hemodinamisko traucējumu sarežģītības. Parasti aritmijas galvenajām izpausmēm tiek pievienoti slimības simptomi, pret kuriem attīstījās VT.
Pazīmes, kas raksturīgas visām paroksizmālajām tahikardijām:
- pēkšņs uzbrukuma sākums;
- palielināts sirdsdarbības kontrakciju skaits (ar kambaru formu CVS parasti ir 150-180 reizes minūtē);
- var sajust spēcīgs viļņojums kuģi, kas atrodas uz kakla.
Ventrikulu darbs ir cieši saistīts ar centrālo cirkulāciju, tāpēc ar VT bieži parādās hemodinamikas traucējumu simptomi: vājums, reibonis, sāpes sirdī, samazināts arteriālais spiediens... Īpaši grūtos gadījumos attīstās tūska, parādās elpas trūkums, kļūst grūti elpot, kas norāda uz akūtu sirds mazspēju.
Slimība 2% gadījumu ir asimptomātiska un ar minimālu organisku bojājumu sirdij.
Ventrikulārās tahikardijas cēloņi
VT ir tieši saistīta ar sirds patoloģiju, taču praktiskā pieredze rāda, ka patoloģijas risks palielinās pacientiem ar šādām slimībām:
- noved pie VT attīstības 90-95% gadījumu. Būtībā patoloģija ir saistīta ar infarkta izmaiņām, kas 1-2% gadījumu izraisa tahikardiju un attīstās pirmajās stundās pēc organiskiem bojājumiem. Tika atzīmēts, ka pēcinfarkcijas VT nav ilgstošs un iet pats. Arī miokardīts, kas būtiski maina sirds muskuļa struktūru, var spēlēt negatīvu lomu VT parādīšanās gadījumā.
- ko izraisa iedzimti un reimatiski faktori. Vārstu struktūras bojājumi novērš asiņu pareizu izvadīšanu no sirds. Krampji ir īpaši sarežģīti ilgstoši neārstētu stenozes un vārstuļu nepietiekamības fona dēļ, kas izraisīja kreisā kambara dekompensāciju.
- Zāļu iedarbība var negatīvi ietekmēt sirds darbību. 20% gadījumu sirds glikozīdi izraisa kambaru tahikardiju. VT var būt ārstēšanas komplikācija ar tādām zālēm kā izadrīns, hinidīns, adrenalīns. psihotropās zāles, daži anestēzijas līdzekļi.

Slimības etiopatoģenēzē tiek atzīmēti provocējoši faktori, kas veicina VT attīstību. Tie var būt bieža stresa un psihoemocionāla stresa, palielinātas fiziskās aktivitātes, sirds operācijas un hormonāla nelīdzsvarotība organismā, kas rodas ar feohromocitomu.
Ventrikulārās tahikardijas veidi
Dažādu faktoru dēļ VT var notikt vairākos veidos: nestabila un stabila. Ir arī kambaru tahikardijas veidi, kas ir potenciāli bīstami, jo ir augsts kambaru fibrilācijas attīstības risks.
Nelielā daudzumā, apmēram 2%, jauniem cilvēkiem attīstās kambaru tahikardija. Tajā pašā laikā viņu veselībā nav īpašu pārkāpumu. Šādos gadījumos runā par idiopātisku VT.
Noturīga un nestabila kambaru tahikardija
Nestabila VT ko raksturo nestabila plūsma. EKG paroksismus reģistrē ar pusminūtes intervālu. Viņu skaits uz noteiktu laiku pārsniedz trīs. Notiek hemodinamikas traucējumi, bet nāves prognoze ir nenozīmīga. Nestabila kambaru tahikardija ir bieža komplikācija ventrikulāri priekšlaicīgi sitienitāpēc, apvienojot tos, diagnoze tiek noteikta kā "ar kambaru tahikardijas skrējieniem".

Izturīgs VT prognostiski vairs nav labvēlīgs. Iegūtais paroksizms ilgst vismaz 30 sekundes, ko nosaka EKG. Ventrikulārie kompleksi šajā gadījumā ir ļoti mainīti. Sakarā ar paaugstinātu pēkšņas sirds nāves risku, kas saistīts ar progresējošu fibrilāciju, šāda veida tahikardija tiek uzskatīta par dzīvībai bīstamu.
Ventrikulārās tahikardijas klasifikācija
Saskaņā ar šo iedalījumu tiek noteikti VT veidi, kuru dēļ tas ir potenciāli bīstams iespējamā attīstība fibrilācija.
- Monomorfā VT, kas bieži rodas organisku sirds bojājumu rezultātā.

- Polimorfie jeb multiformie VT ir dažādas amplitūdas un virziena ventrikulāri kompleksi, kas veidojas divu vai vairāku ārpusdzemdes perēkļu darbības rezultātā. Tās notiek galvenokārt bez strukturālām izmaiņām sirdī, lai gan dažos gadījumos organiskās izmaiņas tiek noteiktas. Izšķir divvirzienu vārpstveida polimorfo VT un politopisko jeb daudzfokālo.

Dažreiz ir "piruetes" tipa tahikardija, kad QRS kompleksi pakāpeniski mainās un atkārtojas uz pagarinātā QT intervāla fona.

Ventrikulārās tahikardijas komplikācijas
Visbīstamākā komplikācija ir aritmija ar pilnīgu sirdsdarbības pārtraukšanu. Tas izriet no attīstības.

Ja paroksizmas ilgstoši rodas periodiski, var veidoties asins recekļi, kas pēc tam pāriet lielos traukos. Tādēļ VT pacientiem ir paaugstināts trombembolijas risks smadzeņu artērijās, plaušās, kuņģa-zarnu traktā un ekstremitātēs.
Bez ārstēšanas organiski izmainītas VT prognoze ir slikta. Ar savlaicīgu terapijas iecelšanu un normālas sirds darbības atjaunošanu tā mainās pozitīvā virzienā.
Nosakot VT bērniem līdz viena gada vecumam, tiek ņemta vērā laba prognoze. Dažos gadījumos tahikardija, kas parādās zīdaiņa vecumā, tur bērniem no mēneša vai diviem līdz 10 gadiem.
Ventrikulārās tahikardijas diagnostika
Pēc pirmās asas un ātras sirdsdarbības parādīšanās jums jākonsultējas ar ārstu, jo tikai ar EKG palīdzību būs iespējams noteikt precīzu diagnozi. Dažos gadījumos pacienti šo slimību nēsā uz kājām, tad ieteicams lietot ikdienas EKG monitoringu. Ja šīs pētījumu metodes rezultātā nav rezultātu, tiek noteikts stresa tests, kura laikā vairumā gadījumu tiek atklāta sirds patoloģija.
Ventrikulārās tahikardijas tipiskās pazīmes uz EKG:
- QRS kompleksi paplašinās un var deformēties, mainīties amplitūda un virzieni.
- Sirdsdarbības ātrums no 100 sitieniem minūtē.
- Sirds elektriskā ass (EOS) novirzās pa kreisi.
Kā papildu diagnostikas metodes tiek izmantotas:
- Elektrofizioloģisks pētījums, kas nosaka dažādus tahikardijas veidus un formas. Labi piemērots, lai precīzi diagnosticētu izmaiņas, kas notiek Viņa saišķos.
- Ehokardiogrāfija - pārbauda dažādās jomās sirds, palīdz noteikt patoloģiskā fokusa lokalizāciju un tā izplatību miokardā.
- Koronārā angiogrāfija - lielākoties ir paredzēta diagnozes precizēšanai ar išēmiska slimība sirdis.
Svarīgi ir laboratorijas testi (vispārīgi, bioķīmija), kas palīdz identificēt vienlaicīgu patoloģiju, kā arī nosaka elektrolītu sastāvu, cukura līmeni, holesterīnu asinīs.
Ventrikulārās tahikardijas ārstēšana
Šodien nav metožu, kas sniegtu 100% uzlabojumu klīniskā aina... Parasti VT ārstēšana sākas ar medikamentiem. Pirmkārt, lidokaīns vai novokainamīds. Zāles var krasi samazināt spiedienu, kas jāņem vērā, ievadot tos pacientiem ar noslieci uz hipotensiju. Ja iepriekšminētajām zālēm ir kontrindikācijas, tiek izmantots sotalols.
Dažos gadījumos ir indicēta antiaritmisko līdzekļu lietošana:
- uzbrukumi notiek bieži vai pacienti tos slikti panes;
- vT uzbrukumu dēļ tiek nopietni ietekmēta asinsrite;
- slimības prognoze ir definēta kā disfunkcionāla vai aritmija ir ļaundabīga.
Zāļu terapijas neefektivitāte ir norāde uz kardioversiju. Sākotnējo devu nosaka ar ātrumu 1 W uz kg.
Ventrikulārās tahikardijas ārstēšana ļaundabīgs kurss un zāļu rezistentu terapiju veic ar amiodaronu. Ja efekta nav, ierosinātajai monoterapijai pievieno propanololu. Divu zāļu kombinācija ir veiksmīga 80% gadījumu. Zāles tiek parakstītas gan pieaugušajiem, gan bērniem, arī jaundzimušajiem, kuriem ir dzīvībai bīstama VT.
Ķirurģiskā ārstēšana sastāv no pacienta dzīves kvalitātes uzlabošanas ar pastāvīgām VT formām, kas attīstījās uz koronāro artēriju slimības fona. Var rasties arī citi organiski traucējumi. Laikā ķirurģiska iejaukšanās tiek implantēta sirds ierīce, lai novērstu sirds apstāšanos. Šī darbība ir dārga un tiek reti praktizēta. Tās ieviešanai ir vairākas metodes:
- tiek implantēts defibrilators;
- daži ceļi, kas vada elektrisko impulsu un tiek uzskatīti par patoloģiskiem, krustojas;
- ir uzstādīts elektriskais elektrokardiostimulators.
Ārkārtas VT
Tas jānodrošina, pirms ārsts vai medicīnas komanda vēršas pie pacienta. Uzbrukums var notikt jebkurā vietā un apstākļos, tāpēc katram apzinātam pilsonim ieteicams zināt pirmos palīdzības pasākumus, kas palīdzēs glābt pacienta dzīvību:
- Ja cilvēks satvēra savu sirdi, sāka satricināt, strauji noliecās uz priekšu vai nokrita, viņš, ja iespējams, jāapsēž vai jānoliek uz līdzenas virsmas.
- Ja persona ir pie samaņas, jums jālūdz viņam sarauties un atslābināt vēdera, roku un kāju muskuļus.
- Palūdziet pacientam strauji izelpot.
- Masāža zonā miega artērijas uz kakla vienā pusē un otrā pēc kārtas.
- Ja iespējams, uz pieres un tempļiem uzklājiet kaut ko aukstu, jūs varat samitrināt dvieli vai kabatlakatu.
Svarīgākais, sniedzot pirmo palīdzību, ir izsaukt ātro palīdzību, jo tikai medicīniskais personāls ar nepieciešamajiem medikamentiem un aprīkojumu varēs apturēt kambaru tahikardijas uzbrukumu.
Ventrikulārās tahikardijas sekundārā profilakse
Kad krampji rodas pirmo reizi, pēc iespējas ātrāk ir nepieciešams diagnosticēt un ārstēt slimību, kas izraisīja VT. Pēc tam terapija tiek izvēlēta individuāli, kas būtībā ir sekundārā profilakse kambaru tahikardija.
Attīstoties biežiem paroksizmiem, kurus ir grūti apturēt un kas ievērojami ietekmē pacienta dzīves kvalitāti, ārsts var dot nosūtījumu defibrilatora implantēšanai.
Lai novērstu VT atkārtošanos, ir lietderīgi ievērot vispārīgus ieteikumus parastā dzīvesveida pielāgošanai:
- Regulāri kontrolējiet asinsspiediena līmeni, glikozes līmeni asinīs, ķermeņa svaru.
- Ēd pareizi, ieskaitot sirdij veselīgus ēdienus.
- Sliktie ieradumi ir jāizslēdz bez kļūdām.
- Iesaistieties fizikālajā terapijā un veiciet pieņemamas fiziskās aktivitātes.
Video: jaunas sirds kambaru tahikardijas ārstēšanas iespējas
Tahikardija ir stāvoklis, kas var radīt potenciālu apdraudējumu pacienta dzīvībai.
Tas jo īpaši attiecas uz šīs patoloģijas formu, ko sauc par kambaru paroksizmālo tahikardiju (VPT), \u200b\u200bjo tā ne tikai ievērojami pasliktina asinsrites darbību, bet arī var izraisīt visbēdīgākās sekas pacientam.
Galvenā atšķirība starp GVP un citām tahikardijas formām ir tā, ka uzmanība tiek pievērsta biežiem elektriskiem impulsiem, kas izraisa sirdsdarbības traucējumus, kas veidojas kambaros vai starpkameru starpsienā.
Ventrikuli sāk sarukt daudz biežāk nekā ātriji, un to darbība kļūst disociēta (nesakarīga). Rezultāts var būt smagi hemodinamikas traucējumi, strauja asinsspiediena pazemināšanās, sirdskaite.
Saskaņā ar statistiku, vīriešiem pacientiem šī patoloģija tiek reģistrēta divreiz biežāk nekā sievietēm.
Pēc klīniskā klasifikācija, paroksizmāla kambara tahikardija var būt noturīga vai nestabila... Atšķirība starp tām ir tāda, ka nestabilas patoloģijas formas praktiski neietekmē hemodinamiku, bet ievērojami palielina pēkšņas nāves risku.
Cēloņi un riska faktori
Visbiežāk GI attīstība ir saistīta ar smagiem miokarda bojājumiem, un tikai 2% gadījumu pacientiem tiek diagnosticēta nezināmas etioloģijas (idiopātiska) tahikardija. Galvenie patoloģijas cēloņi ir:
- (85% gadījumu) un;
- Pēcinfarkcijas komplikācijas ();
- kreisā kambara;
- , kas izveidojusies autoimūno un infekcijas slimību rezultātā;
- Kardiomiopātijas (hipertrofiskas, paplašinātas, ierobežojošas);
- Mitrālā vārsta prolapss;
- Aritmogēniskā kambara displāzija;
- Noteiktas sistēmiskas slimības (amiloidoze, sarkoidoze);
- Tirotoksikoze;
- Romano-Varda sindroms un sirds kambaru priekšlaicīgas ierosmes sindroms;
- Hipo- un hiperkalciēmija;
- Atlikta sirds operācija vai katetra klātbūtne tās dobumos;
- Iedzimta sirds slimība;
- Atsevišķu zāļu (īpaši sirds glikozīdu) toksiskā iedarbība pārdozēšanas vai saindēšanās gadījumā.
GI riska faktori ietver visas iepriekš minētās slimības un apstākļus, kā arī alkohola un nikotīna pārmērīgu lietošanu, infekcijas, kas var izraisīt sirds bojājumus, pārmērīgu fizisko piepūli (parasti profesionāliem sportistiem) un biežu stresu. Ar vecumu patoloģijas attīstības iespēja ievērojami palielinās.
Turklāt, GI dažreiz tiek novērota grūtniecēm sakarā ar vielmaiņas procesu aktivizēšanos organismā un palielinošās dzemdes spiedienu uz sirds zonu. Šajā gadījumā tahikardija izzūd pēc dzemdībām un nerada nekādas sekas veselībai.
Simptomi un pazīmes uz EKG
Parasti paroksizmālas sirds kambaru tahikardijas uzbrukumam ir izteikts sākums un beigas, un tas parasti ilgst no dažām sekundēm līdz vairākām stundām (dažreiz vairākas dienas). Tas sākas ar spēcīgu grūdienu sirds rajonā, pēc kura pacientam ir šādi simptomi:
- Paaugstināta sirdsdarbība, kas jūtama pat nejūtot pulsu;
- Asinsspiediena pazemināšanās;
- Bālums āda;
- Dedzināšana, sāpes vai diskomforts krūšu rajonā;
- Reibonis, vieglprātība;
- Saaukuma sajūta sirds rajonā;
- Intensīvas bailes no nāves;
- Vājums un ģībonis.

Dažiem pacientiem GI ir asimptomātiska un tiek diagnosticēta nejauši, veicot regulāru medicīnisko pārbaudi.
EKG patoloģiju raksturo šādas pazīmes:
- P viļņu komunikācijas trūkums ar kambaru kompleksiem (dažos gadījumos zobi ir pilnībā paslēpti izmainītajos kuņģa kompleksos), kas nozīmē disociāciju sirds kambaru un atriāciju darbībā;
- Deformācija un paplašināšanās kompleksi QRS;
- Normāla platuma QRS kompleksu parādīšanās starp deformētiem sirds kambaru kompleksiem, kas pēc formas atgādina.

Uzbrukuma diagnostika un neatliekamā palīdzība
Kuņģa trakta infekcijas diagnostika ietver šādus pētījumus:
- Anamnēzes uzņemšana... Tiek veikta pacienta vispārējās pašsajūtas, apstākļu, kādos notiek tahikardijas uzbrukumi, analīze, riska faktoru (vienlaicīgu slimību, ģenētisko faktoru, patoloģiju klātbūtnes tuviem radiniekiem) noteikšana.
- Vispārēja pārbaude... Vada un, pārbaudot ādu, klausoties sirdsdarbības ātrumu.
- Asins un urīna analīzes. Vispārīgas analīzes ļauj noteikt vienlaicīgus traucējumus (mēs iesakām izpētīt), un asinis - asins elektrolītus utt.
- ... Galvenie pētījumi, caur kuriem diferenciāldiagnoze ZhPT.
- Holtera monitorings... sirdsdarbības ātrums, kas ļauj noteikt tahikardijas epizožu skaitu dienā, kā arī apstākļus, kādos tās rodas.
- ... Ļauj novērtēt sirds struktūru stāvokli, identificēt vārstu vadīšanas un saraušanās funkcijas pārkāpumus.
- Elektrofizioloģiskie pētījumi... To veic, lai noteiktu precīzu kuņģa-zarnu trakta attīstības mehānismu, izmantojot īpašus elektrodus un aprīkojumu, kas reģistrē bioloģiskos impulsus no sirds virsmas.
- Slodzes testi... Izmanto koronāro artēriju slimības diagnosticēšanai, kas ir visvairāk izplatīts iemesls patoloģiju, kā arī uzraudzīt, kā mainās kambaru tahikardija atkarībā no pieaugošās slodzes.
- Radionuklīdu izpēte... Tas ļauj noteikt sirds muskuļa bojājumu zonu, kas var būt kuņģa čūlas cēlonis.
- ar ventrikulogrāfiju... Sirds trauku un dobuma pārbaude sirds artēriju un kambara aneirisma sašaurināšanai
Ventrikulārās paroksizmālās tahikardijas diferenciāldiagnostika tiek veikta ar supraventikulāru tahikardiju, ko papildina aberanta elektriskā impulsa vadīšana un paplašināti QRS kompleksi, Viņa saišķis, no tahiohidrīdiem atkarīgiem intraventrikulāriem blokiem.
Paroksizmālas sirds kambaru tahikardijas ārkārtas terapija pacientam jānodrošina medicīnas iestādē.
Kā zāles Krampju atvieglošanai lieto lidokainu, etmozīnu, etazizīnu, meksitilu, novokainamīdu, aimalīnu, dizopiramīdu. Vagusa stimulēšanas paņēmieni nav ieteicamikā arī zāles verapamils, propranolols un sirds glikozīdi.
Ārstēšana un rehabilitācija
GI ārstēšana tiek veikta individuāli, atkarībā no pacienta stāvokļa un patoloģijas cēloņa.
Galvenokārt izmanto kā terapeitiskus pasākumus elektropulsa ārstēšana(sirds ritma atjaunošana ar elektriskās strāvas impulsu palīdzību), ja to nav iespējams lietot - piemēroti medikamenti, un vissarežģītākajos gadījumos - operācija.
Kuņģa-zarnu trakta infekcijas konservatīvā (zāļu) terapija ietver šādu līdzekļu izmantošanu:

- Antiaritmiski līdzekļi kas atjauno un uztur sirdsdarbības ātrumu;
- Beta adrenerģiskie blokatori - samazināt sirdsdarbības ātrumu un pazemināt asinsspiedienu;
- Kalcija kanālu blokatori- atjaunot normālu sirdsdarbības kontrakciju ritmu, paplašināt asinsvadus, pazemināt asinsspiedienu;
- Omega 3 taukskābes- samazina holesterīna līmeni asinīs, novērš trombu veidošanos un piemīt pretiekaisuma iedarbība.
Ķirurģisko ārstēšanu veic, ja ir šādas norādes:
- Ventrikulārās fibrilācijas vēsture;
- Nopietnas izmaiņas hemodinamikā pacientiem ar postinfarktu GI;
- Noturīga ekstrasistoliskā aloritmija;
- Biežas, atkārtotas tahikardijas lēkmes pacientiem ar miokarda infarktu;
- Traucējumi, patoloģijas un slimības, kas izturīgas pret zāļu terapiju, kā arī citu ārstēšanas metožu neiespējamība.
Kā paņēmieni ķirurģiska ārstēšana piemēro elektrisko defibrilatoru un elektrokardiostimulatoru implantēšana, kā arī aritmijas avota iznīcināšana, izmantojot radiofrekvenču impulsu.
Rehabilitācijas periodā pacientiem, kuriem ir notikusi kuņģa un zarnu trakta infekcijas lēkme, ieteicams ievērot diētu, izslēgt fizisko un psihoemocionālo stresu, regulāri apmeklēt svaigu gaisu un ievērot visas ārsta receptes.
Šis video izceļ jaunas šī stāvokļa izpētes un ārstēšanas iespējas:
Prognoze un iespējamās komplikācijas
Pēc skaita iespējamās komplikācijas ZhPT ietver:
- Hemodinamiskie traucējumi (sastrēguma asinsrites mazspēja utt.);
- Fibrilācija un priekškambaru mirdzēšana;
- Sirds mazspējas attīstība.

Pacienta prognoze ir atkarīga no uzbrukumu biežuma un intensitātes, patoloģijas cēloņa un citiem faktoriem, taču atšķirībā no supraventrikulārās paroksizmālās tahikardijas, ventrikulārā forma parasti tiek uzskatīta par nelabvēlīgu diagnozi.
Tādējādi pacientiem ar pastāvīgu GI, kas rodas pirmajos divos mēnešos pēc miokarda infarkta, paredzamais dzīves ilgums nepārsniedz 9 mēnešus.
Ja patoloģija nav saistīta, vidējais rādītājs ir 4 gadi ( zāļu terapija var palielināt paredzamo dzīves ilgumu līdz 8 gadiem).
Profilakses pasākumi
Lai nākotnē izvairītos no tahikardijas uzbrukumiem, pēc iespējas jāizslēdz faktori, kas var izraisīt to rašanos (piemēram, stresa situācijas), regulāri apmeklējiet ārstējošo ārstu, lietojiet izrakstītos medikamentus un sarežģītos gadījumos veiciet plānveida hospitalizāciju, lai veiktu papildu izpēti un noteiktu turpmāko ārstēšanas taktiku.
ĢI attīstību var novērst, veicot šādus pasākumus:
- Slimību profilakse un savlaicīga ārstēšana, kas var izraisīt patoloģiju;
- Slikto paradumu noraidīšana;
- Regulāras fiziskās aktivitātes un āra pastaigas;
- Sabalansēts uzturs (ierobežojot taukainu, ceptu, kūpinātu un sāļu ēdienu patēriņu);
- Ķermeņa svara, kā arī cukura un holesterīna līmeņa kontrole;
- Regulāri (vismaz reizi gadā) profilaktiski izmeklējumi pie kardiologa un EKG.
Paroksizmāla kuņģa tahikardija ir bīstams sirds ritma traucējums, kas var izraisīt pacienta nāvi.
tāpēc pēc pirmajām aizdomām par uzbrukumu jums steidzami jāmeklē medicīniskā palīdzība, kā arī iziet pilnīgu pārbaudi, lai identificētu patoloģijas cēloņus un ieceltu adekvātu ārstēšanu.
Sirds ritma traucējumus bieži izraisa stress, fiziskā aktivitāte un citi ārējie faktori... Šīs neveiksmes formas ir praktiski nekaitīgas un viegli novēršamas. Ventrikulāra tahikardija rodas sakarā ar organisku sirds bojājumu attīstību. Tas izpaužas galvenokārt ar ātras ritma paroksizmām (uzbrukumiem), kas provocē nopietnus traucējumus asinsrites sistēmā. Ja jūs neveicat nekādus pasākumus, pastāv nopietnu komplikāciju iespējamība, kas bieži noved pie nāves. Pacienta uzdevums ir apmeklēt kardiologu un iziet nepieciešamos izmeklējumus, lai viņš, pamatojoties uz viņu rezultātiem, sastādītu ārstēšanas shēmu. Ar attīstību akūts uzbrukums ventrikulāra paroksizmāla tahikardija, pacientam jāsazinās ar ātro palīdzību neatliekamās palīdzības sniegšanai pirms slimnīcas.
Neveiksmes kambaru (kambaru) telpā, kurām raksturīga tahikardija (palielināta sirdsdarbība), diezgan bieži attīstās citu patoloģisku procesu ietekmē. Viņiem tika piešķirts ICD-10 kods ( starptautiskā klasifikācija slimības) 147.2. Apraksts stāsta par šāda veida neveiksmes pazīmēm, tās ārstēšanu un diagnostikas metodēm.
Vienkārša fizioloģiska tahikardija izpaužas kā sirdsdarbības ātruma palielināšanās līdz 80 un vairāk sitieniem minūtē. Tās uzbrukums notiek galvenokārt fiziskas pārslodzes, stresa un stimulantu (kafijas, enerģijas dzērienu) uzņemšanas dēļ. Ķermenis apzināti izraisa šādu reakciju, lai atjaunotu iekšējo līdzsvaru. Pēc 15-20 minūtēm atpūtas stāvoklis normalizējas. Signālu sūta dabiskais elektrokardiostimulators (sinusa mezgls), kas atrodas labajā ātrijā.
Akūts kambaru tahikardijas uzbrukums ir sirds patoloģiju un citu faktoru ietekmes sekas, kas izraisa miokarda un vadīšanas sistēmas bojājumus. Ārpusdzemdes (aizstāšanas) signāla fokuss notiek kambara telpā. Tas iedarbojas uz kambariem, tāpēc tie saraujas neatkarīgi, neatkarīgi no impulsa no sinusa mezgla.
Attīstības mehānisms
Ventrikulārās aritmijas patoģenēze, tas ir, tās rašanās mehānisms, ir saistīta ar vadošās sistēmas bloķēšanu starp sirds augšējo un apakšējo daļu. Šāda patoloģiska novirze izpaužas galvenokārt organisko bojājumu dēļ. Ventrikuli un priekškambari sāk patstāvīgi sarauties, izraisot aritmijas. Ķermenis iedarbojas uz šo pašsaglabāšanās kompensācijas mehānismu.
Ārpusdzemdes signāls paātrina sirds kambarus no automātikas robežas 40 sitieniem minūtē līdz 130 un smagākos gadījumos (kambaru plandīšanās) līdz 220 vai vairāk. Cilvēka stāvoklis tiek pasliktināts atkarībā no blokādes pakāpes un aizstājošo impulsu perēkļu skaita.
Kontrakciju avots, kas provocē aritmiju, lokalizējas galvenokārt kreisajā kambarī. Atrašanās vieta ir saistīta ar sirds cirkulācijas īpašībām.
Ventrikulārās tahikardijas cēloņi
Ventrikulāru kontrakciju palielināšanās notiek galvenokārt sirds patoloģiju attīstības dēļ. To saraksts ir redzams zemāk:
- Miokarda infarkts tiek uzskatīts par nozīmīgāko kambaru tahikardijas cēloni. 2/3 pacientu aritmija radās tieši pēc tās.
- Sirds išēmija, kas rodas asins piegādes trūkuma dēļ, izraisa traucējumus vadīšanas sistēmā.
- Iekaisuma slimības (miokardīts, perikardīts, endokardīts) bojā miokardu, kā rezultātā tiek traucēta vadītspēja un attīstās ārpusdzemdes fokuss.
- Kardiomiopātija (hipertrofiska un paplašināta) ir otrajā vietā pēc sirdslēkmes. To raksturo miokarda distrofijas un kardiosklerozes attīstība, kas noved pie sirds kambaru vadīšanas traucējumiem.
- Iedzimtas sirds muskuļa malformācijas izraisa dažādas neveiksmes tā darbā.
- Ar aritmogēnisku displāziju muskuļu audus pamazām aizstāj saistaudi. Viņi neveic impulsu, kas izraisa darbības traucējumus.
- Aneirisma (artērijas sienas izvirzīšana, tās sadalīšana) bieži izpaužas sirds muskuļos, kuru dēļ galvenokārt cieš kreisais ventriklis un rodas dažāda veida aritmijas.

Ir arī citi faktori, kas ietekmē neveiksmes attīstību:
- Sirds operācijas, kas atstāj nevadošas rētas.
- Hormonālā līdzsvara traucējumi un nervu sistēmaprovocējot dažāda veida aritmijas.
- Kālija un magnija līmeņa pazemināšanās ietekmē vielmaiņas procesus sirds muskuļos.
- Nepareizi izvēlēta antiaritmisko zāļu deva veicina to blakusparādību parādīšanos.
- Reibums (alkoholisks, narkotisks) izraisa dažādas neveiksmes sirds darbā.
- Mantotās patoloģijas, piemēram, Brugada sindroms, palielina kambaru tahikardijas attīstības varbūtību.
Ja nav slimību un faktoru, kas noved pie aritmijas attīstības, tā izraisītā neveiksme ir idiopātiska, tas ir, rodas neizskaidrojamu iemeslu dēļ. Tās ārstēšana ir atkarīga no tahikardijas smaguma pakāpes un vienlaicīgu patoloģiju klātbūtnes.
Iespējamās komplikācijas
Ja laikus neapmeklējat klīniku, lai saņemtu medicīnisko palīdzību, aritmija var izraisīt šādas komplikācijas:
- akūta sirds mazspēja;
- priekškambaru mirdzēšana (kambaru fibrilācija);
- traucējumi elpošanas sistēmā;
- sirdskaite.
Simptomi
Kad notiek kambaru tahikardijas uzbrukums, simptomi parasti ir šādi:
- sirdsklauves;
- sāpes sirds reģionā;
- samaņas zudums;
- reibonis.
Ja aritmija nav noturīga, tad tās simptomi var būt viegli vai vispār nav. Progresīvākos gadījumos uz uzbrukuma fona pazeminās asinsspiediens un parādās šāda klīniskā aina:

- aizdusa;
- redzes asuma samazināšanās;
- samaņas zudums;
- sirdsklauves;
- vispārējs vājums.
Simptomu saasināšanās ir saistīta ar asins piegādes traucējumiem. Uz viņu fona bieži attīstās sirds mazspēja un smadzeņu hipoksija.
Neveiksmes veidi
Ventrikulārā tahikardija pēc sākuma sākuma tiek klasificēta šādi:
- Paroksizmāla forma izpaužas asi. Uzbrukuma attīstības laikā kontrakciju biežums pārsniedz 130 sitienus minūtē. Pacientam būs nepieciešama steidzama palīdzība.
- Neparaksisma formu raksturo grupas ekstrasistolu izpausme, tas ir, ārkārtas kontrakcijas. Aritmija nerodas paroksizmālā veidā, tāpēc nav nepieciešams nekavējoties rīkoties. Tāpat nav ieteicams atlikt ārstēšanu, lai tā neizvērstos paroksizmālā veida neveiksmē.
Ventrikulārā aritmija tās formā ir sadalīta šādos veidos:
- Monomorfo neveiksmes veidu raksturo 1 ārpusdzemdes impulsa fokuss. Tas izpaužas galvenokārt sirds slimību dēļ.
- Polimorfo šķirni raksturo 2 vai vairāk aizstājēja signāla avoti. Tas izpaužas galvenokārt iedzimtu patoloģiju vai zāļu terapijas seku dēļ.
Saskaņā ar tās ritmu aritmija tiek klasificēta šādi:
- Stabilajai formai ir vairāki ārpusdzemdes signāla fokusi, un tā negatīvi ietekmē asinsriti. Viņas uzbrukums ilgst vairāk nekā 30 sekundes, un pulss sasniedz 200 sitienus minūtē.
- Nestabila forma īpaši neietekmē hemodinamiku (asins kustību). Viņas uzbrukums ilgst ne vairāk kā 30 sekundes.
- Hroniskā forma var palikt nepamanīta pat vairākus mēnešus, līdz parādās acīmredzami traucētas cirkulācijas simptomi. To raksturo īsi kambaru tahikardijas uzbrukumi.
Diagnostika
Ventrikulārā tahikardija tiek noteikta EKG (elektrokardiogrāfija). Rādītāji parasti parāda plaši izmainītus QRS kompleksus ar kontrakciju biežumu līdz 150 sitieniem minūtē. Tiek novērota arī atrioventrikulārā disociācija. Tas ir darbības traucējums vadīšanas sistēmā, kurā priekškambariem un kambariem ir dažādi impulsu avoti, tāpēc tie saraujas atsevišķi. Ritms lielākoties paliek pareizs.
Pēc QRS kompleksu veida tahikardijas kambara forma ir sadalīta šādos veidos:
- monomorfs (komplekss nemainās);
- polimorfs (notiek kompleksu paliekoša deformācija).
 "Piruetes" tipa polimorfo formu (divvirzienu fusiformu) īpaši izceļ pagarināts QT intervāls. Tas notiek visbiežāk iedzimtu defektu, sirds išēmijas, magnija līmeņa pazemināšanās klātbūtnē un Amiadorona (Cordarona) un Procainomide lietošanas laikā kā aritmijas ārstēšanu.
"Piruetes" tipa polimorfo formu (divvirzienu fusiformu) īpaši izceļ pagarināts QT intervāls. Tas notiek visbiežāk iedzimtu defektu, sirds išēmijas, magnija līmeņa pazemināšanās klātbūtnē un Amiadorona (Cordarona) un Procainomide lietošanas laikā kā aritmijas ārstēšanu.
Grūtības rodas tikai ar atšķirību starp kambaru tahikardiju un tās supraventrikulāro (priekškambaru) formu. Klīniskās izpausmes, kas raksturīgas neveiksmēm, var palīdzēt. Priekškambaru aritmiju raksturo veģetatīvās disfunkcijas simptomi ( pārmērīga svīšana, poliūrija un citi). Ventrikulārā forma neizpaužas ar līdzīgām pazīmēm.
Lai precīzi diagnosticētu, papildus EKG var būt nepieciešamas citas pārbaudes metodes:
- Ultraskaņa ( ultraskaņas procedūra), lai pētītu orgāna struktūru un tā saraušanās spējas.
- Lai detalizēti izpētītu audus un meklētu aritmijas attīstības cēloni, tiek noteikta datortomogrāfija un magnētiskās rezonanses attēlveidošana.
- Ikdienas EKG monitorings ir paredzēts, lai pētītu sirds darbu dienas laikā, lai saprastu, kad rodas sirds ritma traucējumi un kādos apstākļos.
- Koronārā angriogrāfija tiek izmantota, lai redzētu trauku stāvokli.
- Ventrikulogrāfiju izmanto, lai pētītu kambarus, injicējot kontrastvielu vēnā.

- Velosipēda ergometriju izmanto, lai novērtētu sirds muskuļa darbu slodzes laikā.
Lai veiktu visaptverošu pārbaudi, būs jāizslēdz arī asins ziedošana iekaisuma procesi... Tikpat svarīgi ir to tērēt bioķīmiskā analīze lai noteiktu cēloņsakarības faktoru, koncentrējoties uz holesterīna, glikozes, kālija, magnija un citu rādītāju līmeni.
Tradicionālās procedūras
Nav iespējams pilnībā novērst tahikardijas kambara formu, bet ir iespējams samazināt krampju skaitu un uzlabot pacienta stāvokli. Antiaritmiski līdzekļi un ieteikumi dzīvesveida korekcijai palīdzēs tikt galā ar problēmu. Smagos gadījumos būs nepieciešama operācija un elektrotraumēšana, lai atjaunotu normālu sirds ritmu.
Ventrikulārās tahikardijas ārstēšanai vajadzētu palīdzēt sasniegt šos mērķus:
- Novērst galveno patoloģisko procesu, kas izraisa traucējumus sirds ritmā.
- Savlaicīgi pārtrauciet kambaru tahikardijas paroksizmu rašanos un atjaunojiet ierasto ritmu.
- Novērst krampju rašanos.
Zāļu lietošana
Ventrikulārās tahikardijas zāļu ārstēšanas būtība ir zāļu lietošana ar antiaritmisku efektu. Galvenokārt tiek izmantotas šādas zāļu grupas:
- Beta blokatori (Betacard, Lokren, Aritel) samazina kontrakciju biežumu un asinsspiedienu, samazinot adrenalīna ietekmi uz sirds muskuļiem.
- Kalcija antagonisti ("Altiazem", "Amlodipine", "Cordipin") neļauj tam iekļūt kardiomiocītos (sirds šūnās), kas samazina aritmijas smagumu un stabilizē asinsspiedienu.
Tiek noteikti citi antiaritmiski līdzekļi, koncentrējoties uz pamata patoloģisko procesu. Papildināt ārstēšanu ar nomierinošām zālēm un vitamīnu kompleksiem. Kad attīstās kambaru fibrilācija, vienīgais veids, kā glābt cilvēku, ir veikt defibrilāciju (elektrisko impulsu terapiju), lai atsāktu sirds darbību. Pretējā gadījumā cilvēks nomirs. Procedūru var veikt ātrās palīdzības brigāde vai ārsti slimnīcas apstākļos.
Steidzama aprūpe
- Ventrikulārās tahikardijas paroksizma, ko nesarežģī asinsrites traucējumi, ātri pārtrauc "Lidocaine". Ja zāles nav devušas vēlamo efektu, tad jūs varat ievadīt mazās "Procainamide" devās, līdz tiek atjaunots parastais sirds ritms.
- "Piruetes" tipa sirds kambaru aritmija tiek novērsta, ieviešot "magnēzija sulfātu". Ja efekts ir vājš, tad varat injicēt vēl 1 zāļu devu. Tas ir piemērots arī kā papildinājums ārstēšanai ar "Lidocaine" un "Procainamide" injekcijām.

- Ventrikulārās aritmijas uzbrukumam, ko sarežģī asinsrites mazspēja, nepieciešama defibrilācija. Pēc sinusa ritma atjaunošanas ārstēšana tiek turpināta, ieviešot "lidokainu"
Pēc palīdzības saņemšanas persona tiek hospitalizēta, lai turpinātu terapiju slimnīcas apstākļos. Ar pastāvīgu uzraudzību ārsti varēs savlaicīgi apturēt uzbrukumus un samazināt to biežumu.
Operatīva iejaukšanās
Smagos gadījumos, kad narkotiku ārstēšana nepalīdz un aritmija apdraud pacienta dzīvi, ieteicams veikt operāciju. Tās mērķis ir likvidēt ārpusdzemdes signālu fokusu vai uzstādīt mākslīgu elektrokardiostimulatoru. Skatiet līdzīgu veidu funkcijas ķirurģiska iejaukšanās zemāk:
- Radiofrekvenču ablāciju izmanto, lai novērstu viltus signālu avotu. Lai veiktu operāciju, augšstilba vēnā būs jāievieto katetrs un jānogādā sirds muskuļos. Procedūra tiek veikta tikai tad, ja ir noskaidrota precīzā impulsu ārpusdzemdes fokusa lokalizācija.
- Elektrokardiostimulatora vai defibrilatora uzstādīšana zem krūšu muskuļa ar elektrodiem, kas caur klavikulāru vēnu ievietoti sirdī, var palīdzēt vadīt kambaru tahikardiju. Ierīce koriģēs ritmu, novēršot paroksizmu attīstību. Baterijas kalpos 10 gadus, un pēc tam tās būs jāmaina īpašā centrā.
Preventīvie pasākumi
Kā pasākumus, lai novērstu kambaru tahikardijas attīstību un samazinātu tā uzbrukumu biežumu, ieteicams ievērot šādus noteikumus:
- savlaicīgi ārstēt slimības, kas provocē aritmiju parādīšanos;
- atteikties no alkoholiskajiem dzērieniem un smēķēšanas;
- izvairieties no stresa situācijām;

- kontroles svars;
- samazināt fizisko un garīgo stresu;
- pareizi formulēt diētu;
- lietot sirdij noderīgus vitamīnu kompleksus;
- ievēro visus ārsta ieteikumus un tiek pārbaudīts reizi gadā;
- gulēt vismaz 7-8 stundas dienā;
- pārliecinieties, ka cukura un holesterīna līmenis paliek normāls;
- iesaistīties fiziskajā terapijā mērenā tempā.
Alternatīva medicīna
Mājās ir atļauts apvienot galveno ārstēšanas shēmu ar alternatīvo medicīnu, piemēram, ar tautas līdzekļiem. Gatavot efektīvas zāles lai piesātinātu ķermeni ar lietderīgām vielām un uzlabotu sirds darbību, varat sekot tālāk norādītajām receptēm:

Prognoze
Bez savlaicīgas palīdzības prognoze parasti ir slikta. Pacients mirs no kambaru fibrilācijas vai sirds apstāšanās. Pretējā gadījumā attīstās smagas komplikācijas, kas ievērojami pasliktina dzīves kvalitāti, bet galu galā arī izraisa nāvi.
Ievērojot visus ārsta ieteikumus, situācija krasi mainās. Pacients var dzīvot daudzus gadus, mainot dzīvesveidu un lietojot zāles. Mākslīgā elektrokardiostimulatora uzstādīšana vai ārpusdzemdes signāla avota piesārņošana ir ārkārtīgi efektīvas procedūras, kas var ievērojami uzlabot cilvēka stāvokli.
Ventrikulāra tahikardija ir bīstamas sugas aritmijas, kas bieži noved pie letālu komplikāciju attīstības. To raksturo noteikti simptomi un EKG indikācijas, kas ievērojami vienkāršo diagnozi. Ārstēšana sastāv no kombinācijas tradicionālās metodes ar tautas līdzekļiem un dzīvesveida korekciju.
Šūnu līmenī sirds kambaru tahikardiju izraisa atkārtotas iekļūšanas mehānisms vai traucēts automatisms. Jebkura procesa miokarda rētas palielina elektrisko savstarpējo ciklu iespējamību. Šie cikli parasti ietver apgabalu, kur rētu audi palēnina normālu elektrisko izplatīšanos. Ventrikulāras rētas no iepriekšēja miokarda infarkta (MI) ir visizplatītākais pastāvīgā monomorfā VT cēlonis.
VT strukturāli normālā sirdī parasti rodas no tādiem mehānismiem kā aktivitātes izraisīšana un palielināts automātisms. Torsade de pointes, kas novērota tad, visticamāk, ir sprūda aktivitātes un otrreizējas pārstrādes aktivizācijas mehānisma kombinācija.
Ventrikulārās tahikardijas laikā sirds izsviede tiek samazināta sakarā ar samazinātu sirds kambaru piepildīšanos no ātras sirdsdarbības un laika trūkuma vai koordinētas priekškambaru kontrakcijas. Išēmija un mitrālā regurgitācija var arī veicināt sirds kambaru absorbcijas un hemodinamiskās nepanesības samazināšanos.
Hemodinamiskais sabrukums ir ticamāks, ja ir kreisā kambara disfunkcija vai sirdsdarbība ir ļoti bieža. Samazināt sirds izeja var izraisīt miokarda perfūzijas samazināšanos, inotropās darbības pasliktināšanos un deģenerāciju līdz sirds kambaru fibrilācijai, kas izraisa pēkšņu nāvi.
Pacientiem ar monomorfu VT mirstības risks korelē ar strukturālas sirds slimības pakāpi. Galvenās strukturālās sirds slimības, piemēram, išēmiska kardiomiopātija, hipertrofiska kardiomiopātija, Chagas slimība un labā kambara displāzija, iepriekš ir saistītas ar monomorfās vai polimorfās VT deģenerāciju. Pat bez šādas deģenerācijas VT var izraisīt arī sastrēguma sirds mazspēju.
Ja VT ir hemodinamiski panesama, pastāvīga tahiaritmija var izraisīt dilatētu kardiomiopātiju. Tas var attīstīties no vairākām nedēļām līdz vairākiem gadiem un var izraisīt veiksmīgu VT nomākšanu. Līdzīgu gaitu dažreiz novēro pacientiem ar biežām priekšlaicīgām sirds kambaru kontrakcijām vai sirds kambaru bigemīniem, neskatoties uz ilgstoši augstu rādītāju neesamību.
Cēloņi (etioloģija)
Ventrikulārās tahikardijas cēloņi:
Koronāro artēriju slimība (visbiežākais VT cēlonis)
Strukturāla sirds slimība ar patoloģiskiem vadīšanas paradumiem (piem., Išēmiska kardiomiopātija, aritmogēniska labā kambara kardiomiopātija vai kardiomiopātija, hipertrofiska kardiomiopātija)
Iedzimti strukturāli sirdsdarbības traucējumi (piemēram, Fallot tetraloģija) un ar to saistītas ķirurģiskas rētas
Iegūtas kanalopātijas, visbiežāk no zālēm, kas pagarina QT intervālu (piemēram, IA un III klases antiaritmijas, fenotiazīni, metadons un daudzi citi); zāles, kas palēnina miokarda vadītspēju (piemēram, flekainīds, propafenons, halotāns), var arī veicināt VT
Elektrolītu līdzsvara traucējumi (piemēram, hipokaliēmija, hipokalciēmija, hipomagnēzēmija)
Simpatomimētiskas zāles, tostarp intravenozas (IV) inotropas un narkotiskās zāles, piemēram, metamfetamīns vai kokaīns
Saindēšanās ar digitalis, kas var izraisīt biventrikulāru tahikardiju
Sistēmiskas slimības, kas izraisa infiltratīvu kardiomiopātiju vai rētas (piemēram, sarkoidoze, amiloidoze, sistēmiskā sarkanā vilkēde, hemohromatoze, reimatoīdais artrīts)
Hipokaliēmija ir svarīgs aritmijas faktors. Hiperkaliēmija var arī predisponēt VT un sirds kambaru fibrilācijai, īpaši pacientiem ar strukturālu sirds slimību. Citi faktori ir hipomagnezēmija, miega apnoja un priekškambaru mirdzēšana, kas var palielināt sirds kambaru tahikardijas risku pacientiem ar jau esošu strukturālu sirds slimību.
QT intervāla pagarināšanās var izraisīt kambaru tahikardiju, to var iegūt vai iedzimt. Lietojot noteiktus farmakoloģiskus medikamentus, novērots iegūtais QT pagarinājums. Šīs zāles ietver IA un III klases antiaritmiskos līdzekļus, azitromicīnu un daudzus citus. Iedzimtais garā QT sindroms ir ģenētisko traucējumu grupa, kas saistīta ar sirds jonu kanālu novirzēm (visbiežāk kālija kanāliem, kas ir atbildīgi par kambaru repolarizāciju).
Gan iegūtā, gan iedzimtajā ilgtermiņa QT sindromā repolarizācija ir predisponējoša atkārtota riteņbraukšanas ritmam ar pastāvīgi mainīgu modeli. Citas iedzimtas jonu kanālu anomālijas var izraisīt idiopātisku kambaru fibrilāciju un ģimenes polimorfu VT, ja nav QT pagarināšanās.
Lai gan lielākajā daļā pasaules valstu ir aprakstīti šādi sindromi, dažu reģionu populācijām lokāli ir paaugstināts ģenētiski izplatītu sirds slimību risks. Kā piemēru var minēt Veneto reģionu Itālijā un Grieķijas Naxos salu (labā kambara displāzija), kā arī Taizemes ziemeļaustrumus. VT risks populācijās galvenokārt ir atkarīgs no aterosklerozes riska faktoriem, nevis no etniskajām atšķirībām per se.
Starp pacientiem, kas jaunāki par 35 gadiem, pēkšņas sirds nāves un, iespējams, VT cēloņi ir:
Hipertrofiska kardiomiopātija
Labā kambara kardiomiopātija
Miokardīts
Gara QT sindroms
Iedzimtas koronāro artēriju anomālijas
Iedzimts garā QT sindroms
Ilgstošu QT sindromu raksturo pagarināts QT intervāls, T viļņu anomālijas un polimorfā VT. Indivīdiem ar šo sindromu ir tendence uz polimorfas sirds kambaru tahikardijas epizodēm. Šīs epizodes var būt pašierobežojošas, izraisot ģīboni, vai arī tās var pāriet līdz fibrilācijai un tādējādi izraisīt pēkšņu sirds nāvi.
Garie QT sindromi ir identificēti ar eponimīniem (Romano-Ward sindroms, Yerwell un Lange-Nielsen sindroms, Andersena-Tawil sindroms un Timotija sindroms). Forma, ko dažreiz sauc par Romano-Ward sindromu, ir visizplatītākais veids. Tomēr pašreizējā prakse attālinās no eponīmu izmantošanas un norāda uz šiem sindromiem kā numurētiem tipiem (piemēram, LQT1-LGT12), pamatojoties uz identificētajām galvenajām mutācijām.
Tas ir zināms mutācijas gēni KCNQ1, KCNH2, SCN5A, KCNE1 un KCNE2ir cēloņi VT... Šie pieci gēni kopā ir atbildīgi par gandrīz 100% iedzimta QT sindroma gadījumu.
Kateholamīnerģiska polimorfā kambara tahikardija
Kateholamīnerģisko polimorfo VT raksturo stresa izraisīts fiziskie vingrinājumi vai pat spēcīgs emocionālie stāvokļi... To var izraisīt arī kateholamīns. Pacientiem var būt ģībonis vai pēkšņa sirds nāve, ja disritmija sadalās kambaru fibrilācijā. Fiziskā pārbaude vai elektrokardiogrāfija (EKG) miera laikā, iespējams, parāda normālus rādījumus.
Kateholaminerģisku polimorfu VT var izraisīt mutācijas gēni CASQ2 vai RYR2 ... Papildu lokuss tika kartēts 7p22-p14 hromosomā. Šai slimībai ir kopīgas klīniskās īpašības ar divvirzienu VT, ko dažkārt novēro digitalis toksicitātes gadījumā.
Paplašināta kardiomiopātija
Dializētā kardiomiopātija ir ļoti neviendabīga slimība, kas var izraisīt sirds kambaru tahiaritmijas. Tās ģenētiskie cēloņi ir neskaitāmi, un tie ietver mutācijas gēnos, kas kodē olbaltumvielas, kas veido sirds sarkomerus, ieskaitot aktīnu, miozīnu un troponīnu. Jāatzīmē, ka tādi gēni kā PSEN1 un PSEN2 , kas ir atbildīga par agrīnu Alcheimera slimības sākšanos, ir saistīta arī ar dilatētu kardiomiopātiju.
Lielākā daļa paplašinātu kardiomiopātiju ģimenes gadījumu tiek mantoti autosomāli dominējošā veidā. Pacientiem ar gēna mutācijām ir aprakstīta progresējošas kardiomiopātijas X saistītā mantošana DMD (Duchenne muskuļu distrofija) un genomu TAZ (Barthes sindroms). Autosomāli recesīvs mantojums ir aprakstīts gēnu mutācijā TNNI3 , kas kodē I troponīnu.
Hipertrofiska kardiomiopātija
Parasti tiek mantots autosomāli dominējošā veidā ar nepilnīgu iespiešanos. Četru gēnu mutācijas, kas kodē sarkomeriskos proteīnus - TNNT2, MYBPC3 , MYH7 un TNNI3 - aptuveni 90% gadījumu. Lielākā daļa cilvēku ar simptomātisku hipertrofisku kardiomiopātiju piedzīvos tos miera stāvoklī. Retāk persona ar šo traucējumu piedzīvos sākotnēju VT epizodi vai fibrilāciju ar ievērojamām pūlēm.
Artritmogēniskā labā kambara displāzija
ADPR (pazīstams arī kā labā kambara kardiomiopātija) raksturo labā kambara brīvās sienas aizstāšana ar šķiedru audiem un labā kambara hipertrofijas attīstība. Šis traucējums bieži izraisa pastāvīgu kambaru tahikardijas formu, kas var sadalīties sirds kambaru fibrilācijā.
ADPR ģenētika ir ārkārtīgi neviendabīga. Vairāk nekā 10 gēni (piemēram, TGFB3, RYR2, DSP, PKP2, DSG2 , DSC2, TMEM43 , JUP) un septiņi papildu lokusi (piemēram, 14q12-q22, 2q32.1-32.3, 10p14-p12, 10q22) ir saistīti ar šī traucējuma patoģenēzi, kas tiek mantota autosomāli dominējošā veidā ar nepilnīgu iespiešanos. Tiek uzskatīts, ka šie gēni ir atbildīgi par aptuveni 40-50% no kopējā ADPR gadījumu skaita.
Brugadas sindroms
Brugada sindromu raksturo specifisks labās saistīšanās bloka EKG modelis un ST segmenta pacēlums agrīnās priekškambaru vados, visbiežāk V1-V3, bez sirds strukturālām novirzēm. Tas izraisa idiopātisku VT un rada lielu pēkšņas sirds nāves risku.
Par Brugada sindromu var būt atbildīgi dažādi gēni. Ir zināms, ka vismaz deviņi gēni izraisa Brugada sindromu ( SCN5A, GPD1L, CACNA1C, CACNB2, SCN1B, KCNE3, SCN3B , HCN4, un KCND3), bet SCN5A veido apmēram 20% gadījumu, bet citi zināmi "mazie" gēni satur vēl 15% gadījumu. Ar indromu Brugada tiek mantota autosomāli dominējošā veidā.
Ģimenes kambara tahikardija
Ģimenes VT ir paroksizmāla, ja nav kardiomiopātijas vai citu identificējamu elektrofizioloģisku traucējumu. Ģimenes VT ir reti; Paroksizmāla VT ģimenes pētījumi bieži atklāj tādus traucējumus kā Brugada sindroms, gara QT sindroms vai kateholamīnerģiski polimorfs VT. Tomēr vismaz vienā gadījumā šie traucējumi tika izslēgti, un tika konstatēts, ka pacientam bija somatiska gēna mutācija GNAI2.
Diagnostika
Elektrokardiogrāfija (EKG) ir kambara tahikardijas diagnosticēšanas kritērijs. Ja klīniskā situācija to atļauj, pirms ārstēšanas jāveic 12 svinu EKG. Tomēr pacientam, kurš ir hemodinamiski nestabils vai bezsamaņā, VT tiek diagnosticēts tikai, pamatojoties uz fizisko pārbaudi un EKG ritmisko sloksni. Parasti laboratorijas testi jāatliek, līdz elektriskā kardioversija ir atjaunojusi sinusa ritmu un pacients ir stabilizējies.
Seruma elektrolītu līmeņa novērtēšana ietver šādus testus:
Kalcijs (priekšroka jādod jonizētajam kalcija līmenim salīdzinājumā ar kopējo kalcija līmeni serumā)
Hipokaliēmija, hipomagnēmija un hipokalciēmija var predisponēt pacientus monomorfam VT vai torsade de pointes.
Laboratorijas testi var ietvert arī:
Terapeitisko zāļu (piemēram, digoksīna) līmenis
Toksikoloģijas ekrāni (potenciāli noderīgi gadījumos, kad tiek izmantotas atpūtas vai terapeitiskas narkotikas, piemēram, kokaīns vai metadons)
Troponīna līmenis vai citi sirds marķieri (lai novērtētu miokarda išēmiju vai MI)
Elektrofizioloģiskie pētījumi
Diagnostikas elektrofizioloģiskajai pārbaudei nepieciešams elektrodu katetru ievietošana ventrikulā, kam seko ieprogrammēta sirds kambaru stimulēšana, izmantojot progresīvās stimulēšanas protokolus. Procedūras ir īpaši aktuālas pacientiem, kuriem ir augsts pēkšņas nāves risks nozīmīgas strukturālas sirds slimības dēļ.
Ārstēšana
Nestabili pacienti ar monomorfu kambara tahikardiju nekavējoties jānodod sinhronai DC kardioversijai. Nestabilo polimorfo VT apstrādā ar tūlītēju defibrilāciju.
Zāles
Stabiliem pacientiem ar monomorfu VT un normālu kreisā kambara darbību sinusa ritma atjaunošana parasti tiek panākta ar intravenozu (IV) prokainamīdu, amiodaronu, sotalolu vai lidokainu
IV lidokains efektīvi nomāc miokarda infarktu, bet tam var būt vispārējs un margināls raksturs blakus efekti un tāpēc palielina kopējo mirstības risku
Torsade de pointes gadījumā magnija sulfāts var būt efektīvs, ja sākotnēji ir pagarināts QT
Ilgtermiņa ārstēšanai lielākajai daļai pacientu ar kreisā kambara disfunkciju pašreizējā klīniskā prakse dod priekšroku antiaritmiski līdzekļi III klase (piemēram, amiodarons, sotalols)
Lielākā daļa pacientu ar ģenētiskiem pēkšņas nāves sindromiem ar neizskaidrojamu ģīboni
Ablācija
Radiofrekvenču ablāciju ar endokarda vai epikarda katetru var izmantot VT ārstēšanai pacientiem, kuriem ir:
Kreisā kambara disfunkcija no iepriekšēja MI
Kardiomiopātija
Atkārtotas ieceļošanas mehānisms
Dažādas idiopātiskas VT formas
Prognoze
Pacientu ar sirds kambaru tahikardiju prognoze mainās atkarībā no konkrētā sirds procesa, taču to vislabāk var noteikt pēc kreisā kambara funkcijas. Pacienti ar sirds kambaru tahikardiju hemodinamikas kompromisa rezultātā var ciest no sirds mazspējas un ar to saistītās saslimstības. Pacientiem ar išēmisku kardiomiopātiju un ilgstošu VT mirstība no pēkšņas nāves pēc 2 gadiem tuvojas 30%. Pacientiem ar idiopātisku VT prognoze ir ļoti laba, un galvenais risks ir traumas sinkopes dēļ.
Statistika norāda, ka VT vai kambaru fibrilācijakas notiek pirms koronārās angiogrāfijas un revaskularizācijas ST segmenta miokarda infarkta gadījumā, ir cieša saistība ar paaugstinātu mirstību 3 gadu laikā.
Atbilstoša ārstēšana var ievērojami uzlabot atsevišķu pacientu prognozi. Beta blokatoru terapija var samazināt pēkšņas sirds nāves risku VT dēļ, un implantējamie kardiovertera defibrilatori var apturēt ļaundabīgas aritmijas.
Prognoze ne vienmēr korelē ar kreisā kambara darbību. Neskatoties uz samērā labi saglabājušos kreisā kambara funkciju, pacientiem ar garu QT sindromu, labā kambara displāziju vai hipertrofisku kardiomiopātiju var būt paaugstināts pēkšņas nāves risks.
